PROGRAMUNAPREĐENJA KONTROLE RAKA U REPUBLICI SRBIJI ZA PERIOD 2020-2022. GODINA("Sl. glasnik RS", br. 105/2020) |
Maligni tumori su vodeći uzrok obolevanja i umiranja posle bolesti krvnih sudova, kako u ekonomski visokorazvijenim zemljama, tako i u srednje razvijenim, među koje se svrstava i Republika Srbija.
Program unapređenja kontrole raka (u daljem tekstu: Program) namenjen je zdravstvenim radnicima, licima obolelim od raka i njihovim porodicama i svim građanima kojima se obezbeđuje preventivna zaštita. Razlog za donošenje Programa je uspostavljanje bolje kontrole raka putem boljeg planiranja i koordinacije širokog spektra usluga koje se pružaju u okviru nacionalnog zdravstvenog sistema, od prevencije i unapređenja zdravlja do rehabilitacije i palijativnog zbrinjavanja. Inicijator donošenja Programa je Ministarstvo zdravlja, a njegov značaj prepoznali su i stručnjaci Svetske banke i Svetske zdravstvene organizacije (SZO). Programu je prethodio Nacionalni program "Srbija protiv raka", koji se odnosio na period 2010-2015. godine.
Epidemiološka situacija u Republici Srbiji
Svake godine u Republici Srbiji dijagnostikuje se oko 37.000 novih slučajeva malignih bolesti, a godišnje od raka u Republici Srbiji umre oko 21.000 ljudi1. Broj novih slučajeva će nastaviti da raste, pre svega zbog demografskih promena, jer se maligne bolesti u preko 60% slučajeva javljaju posle 65. godine. Procenjuje se da će do 2040. obolevanje od raka porasti za 70%2. S obzirom na prisutne faktore rizika u Republici Srbiji, i dalje će vodeći maligni tumori biti oni koji se dovode u vezu sa načinom života. To su, u prvom redu, maligni tumori pluća, dojke, debelog creva i rektuma.
Još 2015. godine, skupština SZO usvojila je na svom 58. zasedanju u Ženevi, Rezoluciju o prevenciji i kontroli raka3 koja ukazuje na potrebu izrade i sprovođenja sveobuhvatnih nacionalnih programa prevencije i kontrole malignih bolesti. Sličnu odluku donela je i Evropska unija 2009. godine i tražila od država članica da do 2013. godine donesu sveobuhvatne nacionalne programe za kontrolu raka.
Prevencija malignih bolesti predstavlja najefikasniji pristup kontroli malignih bolesti. Najznačajniji faktori rizika za nastanak malignih bolesti u vezi sa čovekovim ponašanjem i životnom sredinom odnose se na gojaznost, nedovoljan unos voća i povrća, fizičku neaktivnost, upotrebu duvana i alkohola, rizično seksualno ponašanje, izloženost zagađenom vazduhu u gradovima i produktima loženja čvrstih goriva u zatvorenom prostoru4. Na više od 80% svih malignih bolesti moguće je uticati otklanjanjem ili modifikovanjem faktora rizika, tj. sprečavanjem nastanka bolesti. Istraživanja su pokazala da je za svaki treći slučaj raka odgovorno pušenje duvana5. Više od trećine svih slučajeva raka posledica je gojaznosti, nepravilne ishrane i fizičke neaktivnosti, dok je svaki deseti slučaj raka posledica infekcije (pre svega HPV, hepatitis B i C i Helicobacter pylori).
Prevashodna svrha Programa unapređenja kontrole raka je da se prevencijom i ranim otkrivanjem raka, primenom savremenog hirurškog i radioterapijskog lečenja, kao i lečenjem inovativnim lekovima, izleči više bolesnika, uz očuvanje kvaliteta života tokom lečenja bolesti i posle sprovedenog lečenja.
Program treba da omogući održivi, koordinisan, sveobuhvatan, timski pristup u prevenciji i kontroli malignih bolesti u Republici Srbiji. Očekuje se da će se realizacijom Programa u narednom periodu:
- intenzivirati aktivnosti usmerene na prevenciju;
- poboljšati skrining i rano otkrivanje malignih bolesti;
- produžiti život obolelih od malignih bolesti;
- poboljšati kvalitet života obolelih i njihovih porodica.
___________
1 Izvor: Nepublikovani podaci Registra
za rak Instituta za javno zdravlje Srbije "Dr Milan Jovanović Batut"
2 IARC, Global Cancer Observatory, 2018;
Press Release N° 263 (12 September 2018); Latest global cancer data: Cancer burden rises
to 18.1 million new cases and 9.6 million cancer deaths in 2018
3 WHA58.22 Cancer prevention and control
4 Lifestyle and Cancer Risk, Journal
of Preventive Medicine and Public Health, novembar 2010, tom. 43, br. 6, 459-471
5 https://www.who.int/topics/tobacco/en/
II OPIS I ANALIZA POSTOJEĆEG STANJA - OPTEREĆENJE MALIGNIM BOLESTIMA U REPUBLICI SRBIJI
U Republici Srbiji beleže se relativno visoka incidencija i mortalitet od malignih tumora, kao i visoka učestalost faktora rizika. Značajan problem predstavlja i neprepoznavanje rizičnog ponašanja i nedovoljno korišćenje pozitivnih iskustava u sprovođenju programa prevencije i ranog otkrivanja malignih tumora iz razvijenih zemalja Evrope i sveta.
Posle kardiovaskularnih bolesti, maligni tumori najčešći su uzrok umiranja u našoj zemlji. U Republici Srbiji 2016. godine od raka umrlo je 21.526 lica (12.253 muškaraca i 9.273 žene) (Tabela 1). Prema prikazanoj stopi mortaliteta, Republika Srbija svrstava se među zemlje sa srednjim rizikom od umiranja od malignih bolesti u Evropi.
Tabela 1. Mortalitet od malignih tumora prema polu u Republici Srbiji, 2016. godina
Svi maligni tumori (C00-C97)6
Pol |
Muškarci |
Žene |
Ukupno |
Broj umrlih |
12.253 |
9.273 |
21.526 |
Mortalitet* |
356,4 |
256,1 |
305,0 |
Stand. mortalitet** |
250,9 |
157,8 |
198,5 |
* Na 100.000 stanovnika. ** Prema standardnoj populaciji Evrope
___________
6 Izvor: Nepublikovani podaci Republičkog
zavoda za statistiku obrađeni u Institutu za javno zdravlje Srbije "Dr Milan Jovanović
Batut"
Tabela 2. Standardizovane stope mortaliteta od malignih tumora 2006. i 2016. godine7
|
2006 |
2016 |
Procenat promene |
Broj umrlih |
20.217 |
21.526 |
+ 6,5 |
Muškarci*,** |
257,8 |
250,9 |
-2,7 |
Žene *,** |
159,0 |
157,8 |
-0,8 |
|
|||
Standardizovane stope mortaliteta kod najčešćih tumora u populaciji muškaraca |
|||
Karcinom pluća *,** |
83,9 |
79,6 |
-5,4 |
Karcinom želuca *,** |
14,7 |
12,9 |
-12.2 |
Karcinom debelog creva i rektuma *,** |
29,7 |
32,3 |
+ 8.7 |
Karcinom prostate *,** |
18,0 |
18,4 |
+ 2.2 |
|
|
|
|
Standardizovane stope mortaliteta kod najčešćih tumora u populaciji žena |
|||
Karcinom pluća *,** |
20,3 |
27,0 |
+ 33 |
Karcinom želuca *,** |
6,7 |
5,4 |
--19.4 |
Karcinom debelog creva i rektuma *,** |
17,9 |
16,2 |
-9.5 |
Karcinom grlića materice *,** |
9,9 |
9,1 |
-8.1 |
Karcinom dojke *,** |
29,5 |
29,4 |
-0.3 |
* Na 100.000 stanovnika. ** Prema standardnoj populaciji Evrope
_______________
7 Izvor: Nepublikovani podaci Republičkog
zavoda za statistiku obrađeni u Institutu za javno zdravlje Srbije "Dr Milan Jovanović
Batut"
Od svih malignih tumora koji su analizirani u studiji "Opterećenje bolestima i povredama u Srbiji", opterećenje rakom pluća je na prvom mestu (59.088 očekivanih godina života izgubljenih zbog nesposobnosti (DALY)), a zatim slede kolorektalni rak (26.007 DALY-ja), rak dojke (23.868 DALY-ja), rak želuca (16.487 DALY-ja) i rak grlića materice (8.230 DALY-ja), što ukupno iznosi 133.689 DALY-ja.
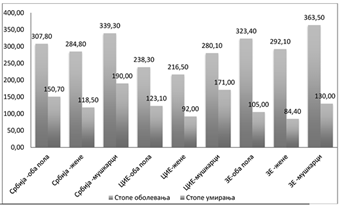
Prema procenama Globalne opservatorije za rak8, onlajn platforme sa statističkim podacima o malignim bolestima, Republika Srbija se, sa standardizovanom stopom incidencije od 307,8/100.000 za oba pola, nalazi na 12. mestu među 40 zemalja Evrope u obolevanju od svih malignih tumora. Osim toga, sa procenjenim standardizovanim stopama mortaliteta od 150,7/100.000 za oba pola, Republika Srbija se svrstava u zemlje s visokim rizikom od umiranja od malignih bolesti, u poređenju s drugim evropskim zemljama (na drugom mestu odmah posle Mađarske) (Grafikon 1).
Razlike u visini rizika od umiranja od raka koje postoje između procena Globalne opservatorije za rak i podataka Republičkog zavoda za statistiku obrađenih u Institutu za javno zdravlje Srbije "Dr Milan Jovanović Batut" (u daljem tekstu: IJZS) rezultat su korišćenja različitih izvora podataka, tj. različite metodologije izračunavanja.
__________
8 Global Cancer Observatory https://gco.iarc.fr
Tabela 3. Standardizovane stope mortaliteta od vodećih lokalizacija malignih tumora prema polu, šifre MKB-10, Republika Srbija, 2016. godina9
|
Muškarci |
Žene |
Ukupno |
Pluća i bronh (C34) |
|||
Broj |
3.848 |
1.507 |
5.355 |
Stand. mortalitet** |
79,6 |
27,0 |
50,8 |
Kolon i rektum (C18 - C20) |
|||
Broj |
1.600 |
987 |
2.587 |
Stand. mortalitet** |
32,1 |
16,2 |
22,9 |
Dojka (C50) |
|||
Broj |
44 |
1.713 |
1.757 |
Stand. mortalitet** |
0,9 |
29,4 |
16,5 |
Grlić materice (C53) |
|||
Broj |
- |
453 |
- |
Stand. mortalitet** |
- |
9,1 |
- |
Prostata (C61) |
|||
Broj |
981 |
- |
- |
Stand. mortalitet** |
18,4 |
- |
- |
Želudac (C16) |
|||
Broj |
632 |
320 |
952 |
Stand. mortalitet** |
12,9 |
5,4 |
8,7 |
* Na 100.000 stanovnika. ** Prema standardnoj populaciji Evrope.
______________
9 Izvor: Nepublikovani podaci Republičkog
zavoda za statistiku obrađeni u Institutu za javno zdravlje Srbije "Dr Milan Jovanović
Batut"
Grafikon 1. Obolevanje i umiranje od svih malignih tumora prema polu, Republika Srbija, zemlje Centralne i Istočne Evrope (CIE) i zemlje Zapadne Evrope (ZE)10

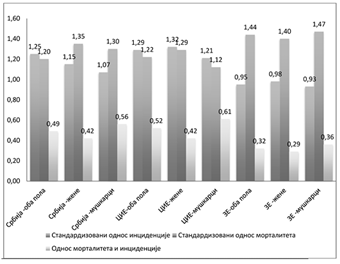
Grafikon 2. Standardizovani odnos incidencije, standardizovani odnos mortaliteta i odnos mortaliteta i incidencije kod svih malignih tumora prema polu, Republika Srbija, zemlje Centralne i Istočne Evrope (CIE) i zemlje Zapadne Evrope (ZE)11
___________
10 Izvor: IARC, Global Cancer Observatory,
2018.
11 Izvor: IARC, Global Cancer Observatory,
2018.
Muškarci u Republici Srbiji su, sa procenjenom stopom obolevanja (71,6/100.000) i umiranja (61,1/100.000) od raka pluća, na drugom mestu, odmah posle muškaraca u Mađarskoj. Žene u Srbiji su, sa procenjenom stopom obolevanja (30,9/100.000) i umiranja (21,9/100.000), takođe u višem riziku obolevanja i umiranja od raka pluća, ali manje od žena u Mađarskoj, Kraljevini Danskoj i Kraljevini Holandiji, gde se dugi niz godina registruju najviše stope obolevanja od ove vrste malignog tumora.
Kao i u drugim evropskim zemljama, žene u Republici Srbiji najčešće obolevaju i umiru od raka dojke. Sa procenjenom stopom obolevanja (75,3/100.000) u srednjem su riziku i nalaze se na 20. mestu među 40 zemalja u Evropi.
Rak prostate je treća najčešća lokalizacija raka kod muškaraca u Republici Srbiji. Sa procenjenim stopama obolevanja (35,4/100.000), muškarci u Republici Srbiji su u dvostruko nižem riziku obolevanja u odnosu na muškarce u zemljama Zapadne Evrope (75,8/100,000).
Rak grlića materice je četvrti po učestalosti maligni tumor u obolevanju i šesti po učestalosti u umiranju među ženama u Republici Srbiji. Najnovije procene su da su žene u Srbiji i u obolevanju i u umiranju od cervikalnog raka na petom mestu od 40 zemalja, sa standardizovanom stopom incidencije od 20,3/100.000 i standardizovanim mortalitetom od 7,0/100.000. (Tabela 4)
Tabela 4. Uporedna analiza obolevanja i umiranja od vodećih lokalizacija malignih tumora prema polu i prema težini izraženoj odnosom između incidencije i mortaliteta: Republika Srbija, zemlje Centralne i Istočne Evrope i zemlje Zapadne Evrope12
|
Srbija |
Zemlje Centralne i Istočne Evrope (CIE) |
||||||
Muškarci |
Stope obolevanja |
Stope umiranja |
MIR |
Stope obolevanja |
Stope umiranja |
(SIR) |
(SMR) |
MIR |
Sve lokalizacije |
339,30 |
190,90 |
0,56 |
280,10 |
171,00 |
1,21 |
1,12 |
0,61 |
Pluća |
71,60 |
61,10 |
0,85 |
49,30 |
44,20 |
1,45 |
1,38 |
0,90 |
Prostata |
35,40 |
13,10 |
0,37 |
42,20 |
13,50 |
0,84 |
0,97 |
0,32 |
Debelo crevo i rektum |
49,00 |
23,30 |
0,48 |
37,50 |
20,50 |
1,31 |
1,14 |
0,55 |
Žene |
|
|
|
|
|
|
|
|
Sve lokalizacije |
284,80 |
118,50 |
0,42 |
216,50 |
92,00 |
1,32 |
1,29 |
0,42 |
Dojka |
75,30 |
21,90 |
0,29 |
70,50 |
21,60 |
1,07 |
1,01 |
0,31 |
Debelo crevo i rektum |
26,40 |
11,60 |
0,44 |
23,20 |
11,90 |
1,14 |
0,97 |
0,51 |
Pluća |
30,90 |
21,90 |
0,71 |
11,90 |
9,40 |
2,60 |
2,33 |
0,79 |
Grlić materice |
20,30 |
7,00 |
0,34 |
16,00 |
6,10 |
1,27 |
1,15 |
0,38 |
|
Srbija |
Zemlje Zapadne Evrope (ZE) |
||||||
Muškarci |
Stope obolevanja |
Stope umiranja |
MIR |
Stope obolevanja |
Stope umiranja |
(SIR) |
(SMR) |
MIR |
Sve lokalizacije |
339,30 |
190,90 |
0,56 |
363,50 |
130,00 |
0,93 |
1,47 |
0,36 |
Pluća |
71,60 |
61,10 |
0,85 |
44,00 |
35,30 |
1,63 |
1,73 |
0,80 |
Prostata |
35,40 |
13,10 |
0,37 |
85,80 |
10,70 |
0,41 |
1,22 |
0,12 |
Debelo crevo i rektum |
49,00 |
23,30 |
0,48 |
39,10 |
13,30 |
1,25 |
1,75 |
0,34 |
Žene |
|
|
|
|
|
|
|
|
Sve lokalizacije |
284,80 |
118,50 |
0,42 |
292,10 |
84,40 |
0,98 |
1,40 |
0,29 |
Dojka |
75,30 |
21,90 |
0,29 |
92,60 |
15,50 |
0,81 |
1,41 |
0,17 |
Debelo crevo i rektum |
26,40 |
11,60 |
0,44 |
23,70 |
8,00 |
1,11 |
1,45 |
0,34 |
Pluća |
30,90 |
21,90 |
0,71 |
25,70 |
17,00 |
1,20 |
1,29 |
0,66 |
Grlić materice |
20,30 |
7,00 |
0,34 |
6,80 |
2,10 |
2,99 |
3,33 |
0,31 |
Napomena: SIR = Standardizovani odnos incidencije; SMR = Standardizovani odnos mortaliteta; MIR = Odnos mortaliteta i incidencije
___________
12 Izvor: IARC, Global Cancer Observatory,
2018.
Grafikon 3. Odnos mortaliteta i incidencije za vodeće lokalizacije malignih tumora prema polu, Republika Srbija (S), zemlje Centralne i Istočne Evrope (CIE) i zemlje Zapadne Evrope (ZE)
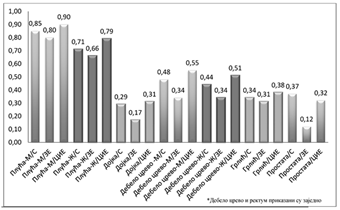
Kumulativna incidencija za oba pola niža je u Republici Srbiji nego u zemljama Zapadne Evrope; međutim, incidencija karcinoma pluća i kolorektalnog kancera za oba pola viša je u Republici Srbiji nego u Zapadnoj Evropi. Pored toga, incidencija raka grlića materice je skoro tri puta viša u Republici Srbiji nego u pomenutom regionu. Sa druge strane, odnos mortaliteta i incidencije niži je u Zapadnoj Evropi nego u Republici Srbiji za sve lokalizacije karcinoma, posebno za karcinom dojke, prostate, debelog creva i rektuma.
Opis postojećeg stanja u pojedinim oblastima, uključujući poređenja na međunarodnom nivou i uzročno-posledičnu analizu, naveden je u okviru odgovarajućih poglavlja.
III PLANSKI DOKUMENTI I PRAVNI OKVIR RELEVANTNI ZA PROGRAM
Republika Srbija razvila je planski okvir za primenu mera prevencije i kontrole hroničnih nezaraznih bolesti, uključujući maligne bolesti. Strategija javnog zdravlja Republike Srbije za period od 2018-2026. godine.13 prepoznaje činjenicu da veliki broj stanovnika Srbije oboli, prerano umire ili bude onesposobljen usled bolesti koje su značajnim delom preventabilne, a da vodeće bolesti (oboljenja srca i krvnih sudova i maligne bolesti) imaju zajedničke faktore rizika - pušenje, nepravilna ishrana, gojaznost, fizička neaktivnost, stres i zloupotreba alkohola. U vezi sa promovisanjem zdravog načina života i izbegavanjem faktora rizika razvijena su i usvojena sledeća dokumenta: Strategija za prevenciju i kontrolu hroničnih nezaraznih bolesti14 (2009-2015), Strategija kontrole duvana15 (2007-2015), Zakon o zaštiti stanovništva od izloženosti duvanskom dimu16 (usvojen 2010), (Nacionalni program za prevenciju gojaznosti kod dece i odraslih17 (2018-2020), Nacionalni program prevencije štetne upotrebe alkohola i alkoholom uzrokovanih poremećaja u Republici Srbiji18 (2017-2025), Strategija bezbednosti i zdravlja na radu19 (2018-2022), Pravilnik o posebnim sanitarnim uslovima koje moraju da ispune objekti u kojima se pružaju usluge održavanja higijene, nege i ulepšavanja lica i tela20 (usvojen 2019). U decembru 2012. godine počelo je sprovođenje organizovanog skrininga raka dojke, grlića materice i debelog creva. Organizovani skrining se od 2013. sprovodi u skladu sa trenutno važećim Nacionalnim programima ranog otkrivanja karcinoma dojke, karcinoma grlića materice i kolorektalnog karcinoma21. Ključni zakoni kojima se uređuje ova oblast su Zakon o zdravstvenoj zaštiti Republike Srbije22 i Zakon o zdravstvenom osiguranju23, kojim se uređuju sistem zdravstvene zaštite u Republici Srbiji, njegova organizacija, društvena briga za zdravlje stanovništva, opšti interes u zdravstvenoj zaštiti, nadzor nad sprovođenjem ovog zakona, kao i druga pitanja od značaja za organizaciju i sprovođenje zdravstvene zaštite, odnosno obavezno zdravstveno osiguranje i dobrovoljno zdravstveno osiguranje.
___________
13 "Službeni. glasnik RS",
broj 61/18
14 "Službeni glasnik RS", broj
22/09
15 "Službeni glasnik RS", broj
8/07
16 "Službeni glasnik RS", broj
30/10
17 "Službeni glasnik RS", broj
9/18
18 "Službeni glasnik RS", broj
115/17
19 "Službeni glasnik RS", broj
96/18
20 "Službeni glasnik RS", broj
8/19
21 "Službeni glasnik RS", broj
73/13
22 "Službeni glasnik RS", broj
25/19
23 "Službeni glasnik RS", broj
25/19
Program unapređenja kontrole raka zasniva se na osnovnim principima sadržanim u međunarodnim dokumentima donetim od strane SZO i Evropske komisije, a posebno u Evropskom vodiču za kvalitetne nacionalne programe za kontrolu raka i evropskim vodičima dobre prakse za sprovođenje organizovanog skrininga raka.
IV ANALIZA UZROKA I POSLEDICA PROBLEMA
Kako bi analiza uzroka i posledica problema bila što preglednija, tekst je podeljen u sledeća poglavlja:
1. Prevencija (primarna i sekundarna);
2. Dijagnostika i lečenje, uključujući istraživanja malignih bolesti i psihosocijalne usluge;
3. Rehabilitacija, suportivna onkologija i palijativno zbrinjavanje.
Poglavlje Prevencija ima dva dela. Prvi deo bavi se osnovnim elementima procene rizika za rak u datoj populaciji, postavljanjem prioriteta vezanih za mere prevencije i postavljanjem realnih ciljeva čije se postizanje može meriti i pratiti. Drugi deo bavi se programima skrininga na karcinom kod stanovništva, koji su se pokazali delotvornim u smanjenju incidencije ili poboljšanju prognoze tri često prisutna karcinoma: grlića materice, dojke i debelog creva. Iako postoje procedure skrininga za neke druge lokalizacije, uključujući rak prostate i pluća, potrebno je više naučnih dokaza pre nego što ovi postupci ispune osnovne kriterijume u vezi sa delotvornošću i odnosom troškova i korisnosti.
Prevencija malignih bolesti ima veliki javno-zdravstveni potencijal i predstavlja najefikasniji pristup kontroli raka. Na više od 80% svih malignih bolesti moguće je uticati sprečavanjem ili modifikovanjem delovanja faktora rizika. Primarna prevencija podrazumeva aktivnosti usmerene na unapređenje i očuvanje zdravlja i sprečavanje nastanka oboljenja kroz smanjenje izloženosti faktorima rizika ili kroz pozitivno ponašanje. Skoro dve trećine svih smrti od raka dovodi se u vezu sa pet faktora rizika koji se mogu modifikovati tj. na koje se može uticati: pušenje, konzumiranje alkohola, nepravilna ishrana, gojaznost i fizička neaktivnost. Takođe, sve više se ističe i uticaj infektivnih agenasa (pre svega infekcija virusom hepatitisa B i humanim papiloma virusima) u etiologiji nastanka malignih oboljenja, pa prevencija ovih infekcija postaje sve značajnija aktivnost primarne prevencije ovih bolesti. Ne sme se zanemariti ni uticaj kancerogenih agenasa manje poznatih javnosti, kao što su produkti loženja na čvrsta goriva u zatvorenom prostoru24, aerozagađenje, arsen, aflatoksin i radon koji su, prema klasifikaciji kancerogenosti Međunarodne agencije za istraživanje raka25 (IARC), kancerogeni Grupe 1 (postoji dovoljno dokaza da se konačno zaključi da data supstanca izaziva rak kod čoveka).26
Pored usvajanja zakonskog okvira za primenu mera primarne prevencije (navedenog u uvodnom delu), formirana su i stručna tela sa ciljem planiranja i koordinacije sprovođenja preventivnih aktivnosti definisanih u pomenutim dokumentima: Radna grupa za prevenciju i kontrolu raka i Radna grupa za prevenciju i kontrolu hroničnih nezaraznih bolesti.
Prema podacima Istraživanja zdravlja stanovništva Republike Srbije iz 2013. godine, u Republici Srbiji povremeno ili svakodnevno puši više od trećine odraslog stanovništva (34,7%). Prevalencija pušenja u Republici Srbiji, koja je iznad proseka u Evropskoj uniji (26%) i proseka na globalnom nivou (20%), održava se na visokom nivou već dugi niz godina. Globalno istraživanje upotrebe duvana kod mladih koje je 2017. godine sprovedeno četvrti put u Republici Srbiji, pokazuje da jedan od deset učenika uzrasta 13-15 godina puši cigarete (11%), elektronske cigarete koristi 6,2% učenika, a nargile puši 9,0% učenika. Istraživanja na reprezentativnim uzorcima stanovništva koja su sprovedena između 2010. i 2018. među učenicima i odrasloj populaciji pokazuju i da je više od polovine stanovništva izloženo duvanskom dimu na zatvorenima radnim i javnim mestima, kao i u domaćinstvima. Istraživanje zdravlja stanovništva Republike Srbije iz 2013. godine pokazalo je da je samo 35,2% pušača dobilo savet od zdravstvenog radnika da prestane da puši. Broj savetovališta za odvikavanje od pušenja je mali, a obuhvat pušača programima za odvikavanje od pušenja ne prelazi 1.000 pušača na godišnjem nivou. Lekovi za odvikavanje od pušenja su dostupni, ali Republički fond za zdravstveno osiguranje ove troškove ne pokriva. U cilju smanjenja izloženosti duvanskom dimu populacije stanovnika Republike Srbije, potrebno je usvojiti Zakon o izmenama i dopunama Zakona o zaštiti stanovništva od izloženosti duvanskom dimu koji predviđa uvođenje zabrane pušenja i u ugostiteljske objekte, a u skladu sa Preporukom Saveta 2009/C 296/02 u vezi s prostorom bez duvanskog dima, koja ukazuje na potrebu zaštite javnog zdravlja uvođenjem potpune zabrane duvanskog dima u sve zatvorene javne i radne prostore. Zakonsku regulativu potrebno je uskladiti i sa Direktivom Evropske unije 2014/40/EU uz delegiranu Direktivu Komisije 2014/109/EU koja se, između ostalog, odnosi na obavezu uvođenja slikovnih upozorenja. Ova direktiva je veoma sveobuhvatna i pored obaveznih slikovnih upozorenja na paklicama cigareta nalaže i brojne druge mere, uključujući i pravila za reklamiranje, prodaju i promet elektronskih cigareta i novih duvanskih proizvoda. Prodaju i promet duvana i duvanskih proizvoda reguliše Zakon o duvanu27. U planu je izrada nove Strategije kontrole duvana.
Rezultati Nacionalnog Istraživanja o stilovima života stanovništva Republike Srbije iz 2014. godine28 pokazali su da je u prethodnih dvanaest meseci alkohol konzumiralo ukupno 72,2% stanovnika Republike Srbije starosti 18-64 godine. Ekscesivno pijenje (definisano kao 60 grama ili više čistog alkohola u jednoj prilici) jednom nedeljno ili češće, u prethodnih 12 meseci bilo je zastupljeno kod 3,7%, a rizični obrasci upotrebe alkohola kod 13,3% populacije (22,1% muškaraca i 4,6% žena). Potrošnja alkohola po stanovniku među osobama starosti 15 i više godina iznosi 11,1 litara čistoga alkohola i viša je od proseka za Evropski region Svetske zdravstvene organizacije (9,9 litara).29
Nacionalna legislativa u oblasti alkohola je usklađena sa evropskim standardima i uključuje više zakona koji su u nadležnosti različitih ministarstava (Zakon o oglašavanju30, Zakon o zaštiti potrošača31, Zakon o jakim alkoholnim pićima32, Zakon o bezbednosti saobraćaja33 itd.). Strateška dokumenta, kao što su Strategija javnog zdravlja i Strategija razvoja zaštite mentalnog zdravlja, prepoznaju značaj prevencije zloupotrebe alkohola, povećanja socijalne vidljivosti štetne upotrebe, zloupotrebe ili zavisnosti od alkohola, rano otkrivanje, dijagnostikovanje u primarnoj zdravstvenoj zaštiti i jačanje motivacije za lečenje. U Republici Srbiji je 2017. godine usvojen Nacionalni program prevencije štetne upotrebe alkohola i alkoholom uzrokovanih poremećaja. Ovim programom definisane su aktivnosti neophodne za smanjenje štetne upotrebe alkohola i posledica izazvanih upotrebom alkohola, kao i indikatori za praćenje ostvarivanja ciljeva Programa.
U okviru primarne prevencije malignih oboljenja koja se dovode u vezu sa infektivnom etiologijom, od 2001. godine u Program obavezne imunizacije uvedena je vakcina protiv virusnog hepatitisa B. Obuhvat vakcinacijom protiv virusnog hepatitisa B je poslednjih deset godina iznad 90%, što se smatra zadovoljavajućim obuhvatom. Međutim, poseban izazov se odnosi na primenu vakcine protiv humanih papiloma virusa koja je uključena u program preporučene imunizacije. Prema postojećem Zakonu o zaštiti stanovnika od zaraznih bolesti, samo obavezna imunizacija finansira se iz budžeta Republike Srbije. U narednom periodu predviđa se regulisanje zakonskog okvira sa ciljem da se omogući delimično finansiranje preporučenih vakcina.
Prekomerna uhranjenost i gojaznost predstavljaju faktor rizika za nastanak više različitih oblika karcinoma i to endometrijuma, jednjaka, želuca, jetre, žučne kese, pankreasa, bubrega, multiplog mijeloma, dojke, jajnika, štitaste žlezde. Prema podacima Istraživanja zdravlja stanovništva Republike Srbije 2013. godine, na osnovu vrednosti indeksa telesne mase (ITM), 40,4% stanovništva bilo je normalno uhranjeno, dok je više od polovine (56,3%) bilo prekomerno uhranjeno - predgojazno (35,1%) i gojazno (21,2%). Rezultati su pokazali i da je 70,1% dece i adolescenata uzrasta 7-14 godina bilo normalno uhranjeno, 15% prekomerno uhranjeno, a 4,9% gojazno. I u populaciji dece i u populaciji odraslih zapažen je porast učestalosti prekomerne uhranjenosti i gojaznosti. Voće i povrće nisu dovoljno zastupljeni u ishrani - voće je svakodnevno konzumiralo 45,6%, a povrće 57,1 % odraslih stanovnika Republike Srbije. Svakodnevnu naviku unosa voća bar jednom dnevno imalo je 19,3% anketiranih učenika, dok je taj procenat nešto viši kada je reč o povrću (24,3%). Devojčice u nešto većem procentu u odnosu na dečake konzumirale su voće i povrće bar jednom dnevno (20,8% prema 17,9% za voće i 26,9% prema 21,9% za povrće). Budući da Nacionalni program za prevenciju gojaznosti kod dece i odraslih za period 2018-2020.34 sadrži mere za prevenciju gojaznosti, one nisu deo Programa unapređenja kontrole raka.
Prema podacima "Studije opterećenja bolestima i povredama u Srbiji"35, fizička neaktivnost u značajnom procentu doprinosi ukupnim DALY-jima za pojedine maligne bolesti i to za rak kolona i rektuma (25,96%) i za rak dojke (15,13%). S obzirom na to da redovna fizička aktivnost smanjuje rizik obolevanja od više hroničnih bolesti, između ostalih od raka dojke i debelog creva, Svetska zdravstvena organizacija preporučuje svakodnevno 30 minuta fizičke aktivnosti umerenog intenziteta za odrasle, a za decu i mlade najmanje 60 minuta fizičke aktivnosti svakog dana u nedelji. Rezultati Istraživanja zdravlja stanovništva Republike Srbije iz 2013. godine ukazali su na visoku zastupljenost sedentarnog načina života odraslog stanovništva jer stanovnici Republike Srbije u proseku sede 5 sati dnevno. Preporučenih 30 minuta u hodanju u značajno većem procentu provodili su muškarci (54,9%) u odnosu na žene (45,8%), a fitnesom, sportom ili rekreacijom najmanje tri puta nedeljno bavilo se svega 8,8% stanovnika Republike Srbije. Prema podacima nacionalnog istraživanja o zdravstvenom ponašanju školske dece, jedna trećina anketirane školske dece bila je fizički aktivna svakog dana tokom sat vremena u nedelji koja je prethodila istraživanju (33,6%), dok je jedna petina dece navela da je svakodnevno van školske nastave fizički aktivna (20,8%). Budući da je promocija fizičke aktivnosti predmet nove Strategije razvoja sporta koju razvija Ministarstvo omladine i sporta36, ona nije deo Programa unapređenja kontrole raka.
Poslednjih godina je zbog oštećenja ozonskog omotača i zbog promene načina života došlo do povećanog izlaganja ljudi ultraljubičastim zracima i posledično do porasta incidencije malignog melanoma. Prema podacima Registra za rak IJZS, svake godine od kožnog melanoma u centralnoj Srbiji oboli oko 400 osoba. Prosečna stopa obolevanja iznosi 4,5 na 100.000 (4,7/100.000 muškaraca i 4,3/100.000 žena). U poslednjih 15 godina došlo je do kumulativnog (ukupnog) porasta stopa obolevanja kod oba pola od 36,8% ili 2,5% godišnje. Beleži se malo viši porast stopa obolevanja kod muškaraca od 38,5 % odnosno 2,6% godišnje, a kod žena registruje se kumulativni (ukupni) porast stopa obolevanja od 37% odnosno 2,4% godišnje.
____________
24https://www.who.int/cancer/country-profiles/srb_en.pdf
25 International Agency for Research
on Cancer (IARC)
26 https://monographs.iarc.fr/agents-classified-by-the-iarc/
27 "Službeni glasnik RS", br.
101/05, 90/07, 95/10, 36/11, 93/12 i 95/18)
28http://www.batut.org.rs/download/publikacije/Izvestaj%20srpski%20web.pdf
29https://data.worldbank.org/indicator/SH.ALC.PCAP.LI?locations=Z7
30 "Službeni glasnik RS" broj
6/16
31 "Službeni glasnik RS", br.
62/14, 6/16 - dr. zakon i 44/18 - dr. zakon),
32 "Službeni glasnik RS", broj
92/15
33 "Službeni glasnik RS", br.
41/09, 53/10, 101/11, 32/13 - US, 55/14, 96/15 - dr. zakon, 9/16 - US i 24/18
34 "Službeni glasnik RS", broj
9/18
35 Atanasković-Marković Z, Bjegović V,
Janković S, Kocev N, Laser U, Marinković J, Marković Denić Lj, Pejin Stokić Lj, Penev G,
Stanisavljević D, Šantrić-Milićević M, Šaulić A, Šipetić Grujičić S, Terzić Šupić Z, Vlajinac
H. The Burden of Disease and Injury in Serbia. Beograd: Ministarstvo zdravlja Republike Srbija;
2003.
36 Prethodna Strategija razvoja sporta
("Službeni glasnik RS", broj 1/15) odnosila se na period 2014-2018.
Poštujući Nacionalni program "Srbija protiv raka", Nacionalne programe ranog otkrivanja karcinoma dojke, karcinoma grlića materice i kolorektalnog karcinoma, preporuke projekta "Podrška uvođenju Nacionalnog programa za rano otkrivanje raka u Srbiji", stručnog tima saradnika i radne grupe pri Ministarstvu zdravlja, u Republici Srbiji je u decembru 2012. godine počelo sprovođenje organizovanog skrininga raka dojke, grlića materice i debelog creva. Prvi ciklus dva dvogodišnja programa organizovanog skrininga sproveden je do kraja 2014. godine (skrining raka dojke i skrining raka debelog creva), dok je prvi ciklus trogodišnjeg programa skrininga raka grlića materice trajao do kraja 2015. godine). U sve programe organizovanog skrininga raka uključivani su postupno domovi zdravlja i bolničke ustanove, prema kriterijumima definisanim od strane Ministarstva zdravlja tj. Uredbama o nacionalnim programima ranog otkrivanja karcinoma dojke, karcinoma grlića materice i kolorektalnog karcinoma37. Zdravstvene ustanove koje su ispunile kriterijume za uključivanje u Program, u vidu obezbeđenosti opremom i obučenim kadrovima, uključene su u programe organizovanog skrininga raka. U periodu 2013-2018. godine sprovedena su po tri ciklusa OSRD i OSKK, kao i dva ciklusa OSRG. U planiranju, praćenju i evaluaciji sprovođenja navedenih programa učestvovali su Kancelarija za skrining raka - organizaciona jedinica IJZS, instituti i zavodi za javno zdravlje na teritoriji okruga i Ministarstvo zdravlja. Sprovođenje tri programa organizovanog skrininga raka u Republici Srbiji je otpočelo posle pilot aktivnosti organizovanog skrininga raka koje su realizovane nakon višegodišnjih posebnih projektnih aktivnosti Ministarstva zdravlja, finansiranih od strane Evropske unije, Vlade Japana i programa Svetske banke. Sva tri programa ranog otkrivanja raka zasnivaju se na preporukama vodiča dobre prakse prema smernicama Evropske komisije.
Ključne karakteristike realizacije programa su primena skrining testova koji se prema preporukama Evropske komisije koriste u populacionim programima organizovanog skrininga raka u zemljama Evropske unije, a to su skrining mamografija, cervikalni bris primenom PAPA pregleda i primena iFOB testova za otkrivanje okultnog krvarenja u stolici, sa primenom kolonoskopije samo kod iFOB pozitivnih nalaza, organizovano pozivanje ciljne populacije od strane domova zdravlja i duplo tumačenje skrining nalaza.
Uredbom i programima usvojenim od strane Vlade Republike Srbije u 2013. godini došlo je do usklađivanja ciljne populacije sa preporukama Evropskih vodiča dobre prakse za sprovođenje organizovanog skrininga raka. Ciljna populacija za skrining raka dojke od 2013. godine u Republici Srbiji su žene starosti 50-69 godina života, za skrining raka grlića materice - žene starosti 25-64 godina, a za skrining kolorektalnog karcinoma - odraslo stanovništvo oba pola starosti 50-74 godine.
U periodu pre započinjanja realizacije tri nacionalna skrining programa, organizovana je obuka kadra za izvođenje neophodnih skrining pregleda, i to u oblasti radiologije (za veštine izvođenja i tumačenja skrining mamografije), u oblasti ginekologije (obuka za citoskrinere i supervizore), kao i u oblasti hirurgije i interne medicine (obuka za izvođenje kolonoskopije i polipektomije). Imajući u vidu da su se programi organizovanog skrininga raka za navedene malignitete obavljali na trećini teritorije Republike Srbije u proseku (tzv. decentralizovani model skrininga), a da se na ostalim teritorijama sprovodio oportunistički skrining, neophodno je dati apsolutni prioritet organizovanim programima skrininga i u tom cilju nastaviti kontinuiranu obuku kadra za sprovođenje organizovanih skrining programa raka na celokupnoj teritoriji Republike Srbije po fazama. Posebno je potrebno organizovati dodatnu obuku specijalista radiologije za tumačenje mamografija, obuku radioloških tehničara za skrining mamografiju, obuku citoskrinera i supervizora za realizaciju skrininga raka grlića materice, kao i obuku internista i hirurga za kolonoskopiju za polipektomijom.
Organizaciju, monitoring i evaluaciju sprovođenja programa organizovanog skrininga raka na teritoriji Republike Srbije sprovodi IJZS, odnosno Kancelarija za skrining raka u saradnji sa institutima i zavodima za javno zdravlje na teritoriji za koju su osnovani u kojima su imenovani koordinatori za svaki od tri pojedinačna programa. Ključnu ulogu u sprovođenju organizovanog skrininga za sva tri programa imali su domovi zdravlja u kojima se obavljaju skrining pregledi, a potom bolničke ustanove (na sekundarnom i tercijarnom nivou zdravstvene zaštite) na teritoriji opštine ili upravnog okruga u zavisnosti od raspoloživih kadrovskih kapaciteta.
Organizovani skrining program raka dojke sprovodio se na teritoriji 35 domova zdravlja (2016-2018). Analizom prikupljenih podataka o realizaciji skrininga raka dojke utvrđeno je da je u sva tri ciklusa pokrivenost pozivima prosečno oko 33,3% ciljne populacije, da je postignut obuhvat mamografijom u organizovanom skrining programu raka dojke kod 11,6% u odnosu na ukupnu ciljnu populaciju žena starosti 50-69 godina u zemlji (1.000.000 žena).
Odziv žena na uručene pozive za mamografiju na teritorijama gde se skrining program sprovodio u proseku je iznosio oko 34,4% (svaka treća žena).
Tokom realizacije programa organizovanog skrininga raka dojke, zastupljenost suspektnih nalaza na malignitet dojke je bio u proseku 8,4%, dok je zastupljenost patohistološki potvrđenih nalaza iznosio 0,42%.
Dodatno, dva mobilna mamografa radila su povremeno na razuđenim teritorijama u cilju povećanja dostupnosti skrining mamografije.
Analizom potreba na nivou celokupne teritorije Republike Srbije u odnosu na sprovođenje organizovanog skrininga raka dojke, izdvaja se potreba za povećanjem broja skrining jedinica (mamograf i dodatna oprema, sa kadrom) do dosezanja 100 mamografskih jedinica potrebnih za adekvatno sprovođenje programa i postizanje obuhvata ciljne populacije propisanih programom. Dodatno opremanje mamografima zdravstvenih ustanova koje nisu uključene u program, kao i kontinuirana obuka kadrova za tumačenje skrining mamografije, predstavlja jednu od neophodnih prioritetnih potreba sistema.
Analizom sprovođenja organizovanog skrininga raka grlića materice utvrđeno je da je prosečna pokrivenost pozivima žena ciljne populacije u ovom programu oko 52%. Odaziv žena na upućeni poziv za skrining raka grlića materice u Republici Srbiji je iznosio u proseku oko 59,9%. Program organizovanog skrininga raka grlića materice sprovodio se na teritoriji rada 17 domova zdravlja. Procenat pozitivnih nalaza Papanikolau testa iznosio je 6,2%. Reorganizacija rada određenih domova zdravlja za potrebe unapređenja sprovođenja organizovanog skrininga raka grlića materice u smislu formiranja citolaboratorija za potrebe tumačenja nalaza za veći broj opština je jedna od ključnih potreba programa. Formiranjem centralizovanih citolaboratorija za organizovani skrining raka grlića materice došlo bi do povećanja kapaciteta za obavljanje skrining pregleda u Republici Srbiji.
Organizovani skrining kolorektalnog karcinoma za ciljnu populaciju u Republici Srbiji sprovodio je 31 dom zdravlja, kao i 7 kliničko-bolničkih ustanova i 13 opštih bolnica. Testiranje učesnika skrininga u organizovanom skriningu kolorektalnog karcinoma obavljeno je kod 90.000 osoba. Odziv na iFOB testiranje iznosio je prosečno 52%. Pokrivenost ciljne populacije pozivima u ciklusima iznosila je od 21,5% do 80%, a obuhvat iFOB testiranjem 11,2%. Ukupan broj osoba sa pozitivnim nalazom iFOB testa iznosio je 7,2% od broja testiranih osoba. Svi učesnici organizovanog skrininga kolorektalnog karcinoma sa pozitivnim nalazom testa na okultno krvarenje u stolici upućeni su na kolonoskopiju. Odziv na kolonoskopiju bio je oko 43,3%. Kod 39% kolonoskopiranih dijagnostikovani su i uklonjeni adenomi, dok je kod 0,2% testiranih patohistološki potvrđen karcinom kolona. Izdvojene potrebe za unapređenje skrininga kolorektalnog karcinoma je kontinuirana nabavka testova za testiranje stolice na okultno krvarenje.
____________
37 "Službeni glasnik RS", broj
73/13
Dijagnostika i lečenje raka uključujući istraživanja malignih bolesti i psihosocijalne usluge
Integrisana zdravstvena zaštita počinje od dijagnoze, nakon koje sledi lečenje. Ovo je daleko najskuplja komponenta Programa koja sadrži neophodne mere u oblastima hirurgije, medikalne onkologije, zračne terapije i pedijatrijske onkologije, kao i organizacioni aspekt zdravstvenih usluga koji obuhvata potrebu za osnivanjem i finansiranjem multidisciplinarnih timova i mreža za specijalističku saradnju. Poboljšanje kliničkih ishoda ide ruku pod ruku sa održavanjem dobrog kvaliteta života pacijenata. Da bi do toga došlo, mora se posvetiti dužna pažnja podršci pacijentima, uključujući psihoonkologiju. U okviru psihoonkologije potrebno je unapređenje edukacija u oblasti komunikacija za stručnjake koji rade u oblasti lečenja raka, uključivanje skrininga za nivo patnje pacijenata, psihosocijalne intervencije zasnovane na dokazima, kao i uključivanje ovih usluga kao integralni deo multidisciplinarnog pristupa. Na kraju ovog poglavlja razmatra se istraživanje raka iz perspektive zdravstvene politike, sa preporukama o tome kako razviti i realizovati nacionalni program istraživanja raka. On treba da počne pokušajem da se utvrde trenutne istraživačke aktivnosti koje sprovodi niz aktera, nakon čega treba da usledi utvrđivanje prioriteta prema opterećenju malignim bolestima i drugim kriterijumima. Treba uspostaviti i odgovarajući regulatorni okvir, imajući na umu i nacionalni i međunarodni nivo. Kada se ti delovi integrišu, na bolji način se donose odluke o optimalnom ulaganju sredstava za istraživanja raka.
Dijagnostika i terapija malignih bolesti postaju sve kompleksnije zbog velikog broja novih otkrića u medicinskim, biomedicinskim i biotehnološkim istraživanjima. Otkrića dovode do promena u dijagnostičkim i terapijskim postupcima i zahtevaju kako usvajanje novih naučnih stavova i činjenica, efikasno prilagođavanje multidisciplinarnih medicinskih timova, tako i nabavku opreme i lekova, i ovladavanje savremenim tehnikama primene.
Multidisciplinarni pristup u dijagnostici i lečenju raka postao je osnova svakog razvijenog zdravstvenog sistema.
Pored multidisciplinarnog pristupa onkološkom pacijentu, savremeni dijagnostički i terapijski postupci podrazumevaju integraciju zdravstvenih usluga, uspostavljanje centara stručnosti, nacionalnih referentnih mreža za izvođenje složenih procedura, centara za primenu savremenih inovativnih terapija i procenu kvaliteta lečenja. Resursi za implementaciju ovih mera najčešće su ograničeni, te je neophodno utvrditi prioritete i izabrati postupke koji obezbeđuju najveću korist za stanovništvo uz poboljšanje ishoda lečenja.
Prema nepublikovanim podacima Registra za rak IJZS, u Republici Srbiji je u 2015. godini dijagnostikovano 37.710 novih slučajeva malignih tumora, a 21.375 lica umrlo je od raka. Vodeći uzroci obolevanja i umiranja od raka u našoj zemlji gotovo su identični sa vodećim uzrocima obolevanja i smrtnosti od malignih tumora u većini zemalja u razvoju. Muškarci u Srbiji najviše su obolevali od raka pluća, debelog creva i prostate, a žene od raka dojke, pluća, grlića materice i debelog creva.
Republika Srbija trenutno raspolaže samo podacima o morbiditetu i mortalitetu od malignih bolesti. Da bi se mogla uporediti s drugim zemljama u pogledu dijagnostike i lečenja, neophodno je sprovesti detaljnu kvantitativnu analizu. Trenutno, Registar za rak ne obezbeđuje podatke o stadijumu bolesti, primenjenoj terapiji i preživljavanju. Takođe, ne postoje podaci o prosečnom vremenu od trenutka pojave simptoma do trenutka postavljanja dijagnoze - informacioni sistem je takav da ne omogućava automatsko prikupljanje ovih podataka38. U okviru aktivnosti "Drugog projekta razvoja zdravstva Srbije", pripremljene su preporuke za novi Pravilnik o pokazateljima kvaliteta zdravstvene zaštite. Ukoliko preporuke budu usvojene (što se očekuje krajem 2019), međunarodno poređenje će biti moguće za dva nova pokazatelja: prosečno vreme čekanja na početak hemioterapije (uključujući biološku sistemsku terapiju) i procenat pacijenata koji su započeli radioterapiju u roku od 28 dana od postavljanja indikacije za radioterapiju.
Dijagnostika i lečenje maligniteta su oblasti u kojima je u Republici Srbiji do sada ostvaren napredak, u smislu da većina pacijenata dobija lečenje u skladu sa principima savremenog lečenja i važećim vodičima, ali u sprovođenju sistemskog lečenja postoje značajni nedostaci.
Veliki broj pacijenta suočava se sa sporom i neadekvatnom dijagnostikom na koju se ponekad čeka veoma dugo. Postoje značajni ograničavajući faktori koji se pre svega odnose na patološku i radiološku dijagnostiku. Ne postoji dovoljan broj lekara specijalista, a specifične citološke, patološke, biohemijske i genetske analize nisu dostupne u zadovoljavajućem broju centara, niti su teritorijalno ravnomerno raspoređene. Hirurško lečenje jeste decentralizovano i lakše dostupno, ali je u pogledu kvaliteta veoma neujednačeno. Kapacitet opreme za radioterapiju je značajno bolji nakon nabavke nove radioterapijske opreme za sve radioterapijske centre. Ipak, zbog velikog opterećenja postojeće opreme i kapaciteta, teško je postići visok kvalitet radioterapijskih usluga. Medikamentozna terapija koju finansira RFZO dostupna je pacijentima koji ispunjavaju medicinske, unapred zadate kriterijume prema listi C39 za inovativne lekove. Lekovi sa liste C ordiniraju se samo preko ustanova tercijarnog nivoa. Standardna antineoplastična terapija, tj. hemioterapija ordinira se i u ustanovama sekundarnog nivoa zdravstvene zaštite. Nedostaju inovativni lekovi koji nisu na Listi lekova (lista C) koji se propisuju i izdaju na teret sredstava obaveznog zdravstvenog osiguranja (nedovoljan broj bioloških lekova, nedostatak imunoterapije), a dostupnom inovativnom terapijom nije pokriven dovoljan broj indikacija. Jedan od značajnih nedostataka jeste zastarelost tj. nepostojanje kliničkih puteva i nacionalnih vodiča dobre kliničke prakse, kao i nemogućnost sprovođenja algoritama iz savremenih kliničkih puteva i vodiča. Medikamentozno lečenje je centralizovano kroz tercijarne zdravstvene ustanove zbog skupih inovativnih lekova i bolje kontrole primene istih, ali se tercijarne ustanove dodatno opterećuju nekritičnim slanjem pacijenata iz regionalnih centara sekundarne zdravstvene zaštite, čak i za davanje rutinske hemioterapije koja je u kliničkoj praksi već veoma dugo. Ovo stvara veliki problem tercijarnim zdravstvenim ustanovama jer im otežava planiranje broja pacijenata za lečenje, što dalje dovodi do dugih lista čekanja na početak lečenja, a terapija se umesto u tronedeljnim režimima često ordinira nepravilno u četvoronedeljnim ili čak petonedeljnim režimima. U perspektivi treba planirati da se veliki deo rutinskih terapija, kao i terapije inovativnim lekovima pružaju u ustanovama sekundarnog nivoa zdravstvene zaštite.
U periodu 2016-2019. godine u Republici Srbiji je unapređena dijagnostika i terapija malignih bolesti kroz:
- Nabavku opreme za radioterapiju (15 linearnih akceleratora);
- Otvaranje novih i sanaciju već postojećih objekata (centara za radioterapiju);
- Nabavku opreme za radiološku dijagnostiku (devet CT skenera i pet uređaja za magnetnu rezonancu);
- Delimično proširenje kapaciteta onkoloških klinika.
Iako u Republici Srbiji postoji dovoljan broj ustanova sekundarnog nivoa - bolnica u kojima se bolesnici leče od raka, u velikom broju ovih ustanova postoji značajan nedostatak dijagnostičke opreme (naročito radiološke: CT aparati više rezolucije, MR aparati, PET-CT, endoskopi)40, ali i kadra (patolozi, radiolozi, internistički/medikalni onkolozi). Zbog toga se dugo čeka na određene dijagnostičke procedure i samim tim kasni u postavljanju dijagnoze. Zdravstvene ustanove tercijarnog nivoa - Institut za onkologiju i radiologiju Srbije (IORS), Institut za plućne bolesti Vojvodine, Institut za onkologiju Vojvodine i četiri klinička centra, koje uglavnom raspolažu svim resursima, pod velikim su pritiskom za obavljanje dijagnostičkih i terapijskih procedura, a zbog prevelikog broja pacijenata često nisu u mogućnosti da sprovedu sve procedure u potrebnom vremenskom roku. Specijalizovana odeljenja internističke/medikalne onkologije postoje u ustanovama sekundarnog i tercijarnog nivoa. U terapijskom pogledu, ustanove sekundarnog nivoa najčešće primenjuju hemioterapiju prema preporukama multidisciplinarnih timova tercijarnih ustanova (nemaju svoje konzilijume/multidispilanarne timove), dok je primena ciljane (biološke) terapije i imunoterapije moguća samo u ustanovama tercijarnog nivoa.
Resursi za radijacionu onkologiju skoncentrisani su u osam centara (IORS, Institut za plućne bolesti Vojvodine, Institut za onkologiju Vojvodine, Klinički centar (KC) Niš, KC Kragujevac, Zdravstveni centar Kladovo, Vojnomedicinska akademija, KC Srbije). Postoji tendencija povećanja broja aparata za zračenje što bi značajno skratilo liste čekanja41 i dovelo do bržeg početka primene savremenih vidova konkurentne radio-hemioterapije i palijativne radioterapije.
U Republici Srbiji postoji pet centara u kojima se leči najveći broj dece obolele od malignih bolesti: Institut za zdravstvenu zaštitu majke i deteta "Dr Vukan Čupić", Univerzitetska dečja klinika, IORS, Institut za zdravstvenu zaštitu dece i omladine Vojvodine i Klinika za dečije interne bolesti KC Niš. Lečenjem malignih bolesti dece bave se specijalisti pedijatrije, kao i specijalisti pedijatrije sa užom specijalizacijom iz onkologije ili hematologije. Hematološki maligniteti leče se u četiri pedijatrijske ustanove tercijarnog nivoa zdravstvene zaštite, dok se tumori centralnog nervnog sistema, koštani tumori i retinoblastomi leče prevashodno u IORS-u. Solidni tumori i retki tumori leče se u svim ustanovama. Hemioterapija se sprovodi u svih pet hematoonkoloških centara, dok se radioterapijsko lečenje dece sprovodi najvećim delom u IORS-u.
Hirurška dijagnostika i terapija odraslih pacijenata delimično su dostupne u zdravstvenim ustanovama sekundarnog nivoa, te se uglavnom sprovode u ustanovama tercijarnog nivoa. Na primer, biopsija stražarnog čvora nije dostupna u svim ustanovama u kojima se operiše karcinom dojke. Povećanjem kapaciteta i obnavljanjem opreme u tim ustanovama povećao bi se kvalitet pruženih usluga. Određene procedure (npr. kod mekotkivnih sarkoma, citoreduktivna hirurgija, biopsija stražarnog limfnog čvora kod melanoma na trupu i kod raka dojke) treba sprovoditi isključivo u visokospecijalizovanim ustanovama za onkološku hirurgiju. Manje zahtevne hirurške intervencije, koje se češće izvode, a za koje postoji odgovarajuće obučen kadar, mogu se izvoditi i u ustanovama sekundarnog nivoa. Na Klinici za neurohirurgiju KC Srbije sprovodi se hirurško lečenje i dijagnostika (patohistološka) dece obolele od tumora centralnog nervnog sistema. Na Institutu za ortopedsko-hirurške bolesti "Banjica" sprovodi se hirurško lečenje dece obolele od koštanih i ostalih metotkivnih sarkoma. Terapijska procedura visokodozne hemioterapije sa transplantacijom matičnih ćelija hematopoeze sprovodi se u Institutu za zdravstvenu zaštitu majke i deteta "Dr Vukan Čupić". U zavisnosti od lokalizacije malignog tumora, lečenje dece se sprovodi u drugim referentnim ustanovama.
Neke usluge molekularnih i genetskih testiranja tumora u Republici Srbiji dostupne su u tri zdravstvene ustanove tercijarnog nivoa. Međutim, trend rasta genetskog testiranja neophodnog za primenu savremenih bioloških terapija dovešće do porasta potreba za molekularnim testiranjem u narednih pet godina, te je neophodno pravovremeno ulaganje u ovaj dijagnostički domen.
Multidisciplinarni timovi (konzilijumi specijalista) funkcionišu na tercijarnom nivou, dok je njihovo funkcionisanje na sekundarnom nivou nezadovoljavajuće. Komunikacija, u smislu razmena svih potrebnih informacija o pacijentima, između ustanova sekundarnog i tercijarnog nivoa je na niskom nivou i treba je značajno poboljšati u cilju unapređenja dijagnostike i lečenja.
Klinički vodiči za vodeće lokalizacije raka postoje na nacionalnom nivou; međutim, imajući u vidu da su nastali pre više godina, kao i brz razvoj u oblasti dijagnostike i terapije, potrebno ih je konstantno ažurirati. Ne postoje nacionalne preporuke za izradu kliničkih vodiča što često dovodi do njihovog zastarevanja i nemogućnosti pridržavanja navedenih smernica. Stoga je neophodna koordinacija na nacionalnom nivou, uz evaluaciju primene kliničkih vodiča i istovremeni razvoj kliničkih puteva za najmanje pet najčešćih lokalizacija raka u Republici Srbiji. Trenutno u Republici Srbiji postoje vodiči za dijagnostikovanje i lečenje raka dojke, grlića materice, kolona i rektuma, ovarijuma, tiroidnih nodusa i diferentovanog tiroidnog karcinoma i hroničnog bola maligne etiologije. Tokom 2017. godine razvijena su 32 klinička puta, uključujući klinički put za karcinom dojke, karcinom debelog creva i karcinom grlića materice.
Nijedan od ovih vodiča nije ažuriran u proteklih pet godina. Klinički vodiči za vodeće lokalizacije malignih tumora kod dece nisu nikad razvijeni. Takođe nije razvijen nijedan klinički put za rak kod dece.
_____________
38 Zdravstveni informacioni sistem ne
integriše primarni i sekundarni nivo zdravstvene zaštite. Prikupljanje podataka o prosečnom
vremenu od trenutka pojave simptoma do trenutka postavljanja dijagnoze u pisanoj formi predstavljalo
bi veliko administrativno opterećenje za zdravstvene radnike.
39 Lekovi sa posebnim režimom izdavanja
40 Da bi se obezbedili validni podaci
neophodno je sprovesti kvantitativnu analizu
41 U periodu od 1. januara do 30. juna
2018. godine procenat pacijenata koji su započeli radioterapiju u roku od 28 dana od postavljanja
indikacije za radioterapiju bio je: a) za karcinom dojke - 31.6%, b) za karcinom grlića materice
- 32,9%, v) za karcinom prostate - 39,35%, za karcinom pluća - 45,6% (Podaci iz šest radioterapijskih
centara dostavljeni kancelariji "Drugog projekta razvoja zdravstva Srbije")
Primer puta pacijenta s karcinomom bronha dat je u Grafikonu 1.
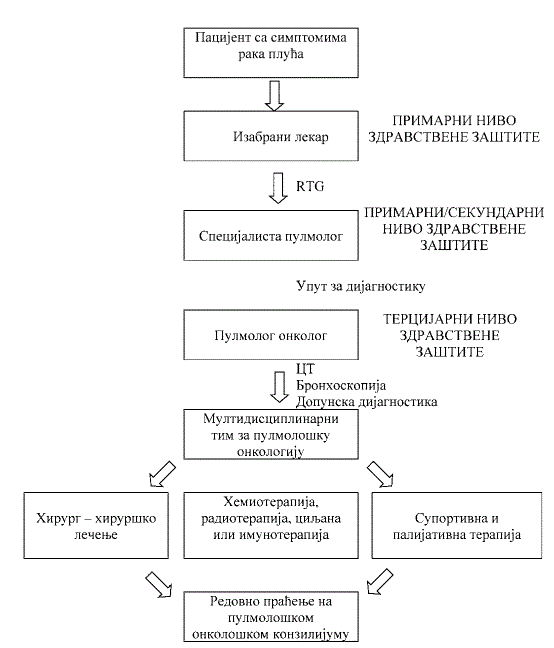
Grafikon 1. Put pacijenta sa karcinomom bronha
Određivanje prioriteta
- unapređenje dijagnostike raka (CT, MR, UZ, PET-CT, endoskopska dijagnostika, patohistološka i molekularna dijagnostika),
- unapređenje dijagnostike i lečenja u domenu internističke onkologije (broj dnevnih bolnica, terapijske opcije (lekovi), oprema, kadar)
- unapređenje lečenja u domenu radijacione onkologije (oprema, kadar)
- unapređenje dijagnostike i lečenja u domenu onkološke hirurgije.
Psihoonkologija - psihosocijalna onkologija
Psihoonkologija se od šezdesetih - sedamdesetih godina dvadesetog veka u razvijenim zemljama Evrope i sveta razvija kao nezavisna naučna disciplina, kako na nivou bazičnih istraživanja, tako i na nivou praktičnih intervencija vezanih za pružanje psihološke podrške i psihoterapijske pomoći licima obolelim od različitih malignih bolesti i članovima njihovih porodica. Predmet proučavanja psihoonkologije, u najširem smislu, odnosi se na proučavanje uticaja psihičkih faktora u okviru multidimenzionalnog razumevanja različitih malignih bolesti i uključuje dijagnostičke, terapijske, edukativne i istraživačke aktivnosti psihijatara i psihologa u onkološkim institucijama, tačnije onkološkim timovima. Konkretnije, psihoonkologija se bavi proučavanjem psiholoških, socijalnih, bihejvioralnih, duhovnih i etičkih problema lica obolelih od različitih malignih bolesti. U razvijenim zemljama, integrisana je u onkologiju kao važan segment multidisciplinarnog rada sa onkološkim pacijentima i njihovim porodicama.
Savremena psihoonkologija se bavi zaštitom i unapređenjem mentalnog zdravlja onkoloških pacijenata i njihovih porodica, ali i zaštitom i unapređenjem mentalnog zdravlja medicinskog osoblja koje se bavi onkološkim pacijentima u svim fazama zahtevnog, kompleksnog i kombinovanog onkološkog lečenja. Postavljanje dijagnoze maligne bolesti kod većine ljudi izaziva mnogo intenzivnije psihičke tj. emocionalne reakcije nego susret sa bilo kojom drugom somatskom bolešću. U procesu aktivnog lečenja pacijenata sa malignom bolešću, ali i nakon lečenja, u periodu remisije, neophodan je multidisciplinarni pristup, aktivno učešće pacijenta i članova porodice, kao i stalna komunikacija sa svim članovima medicinskog tima. Kompleksnost uticaja maligne bolesti na obolelu osobu ogleda se kroz međusobno preplitanje različitih faza bolesti (postavljanje dijagnoze i početak lečenja, aktivno lečenje, otpuštanje iz bolnice, praćenje, preživljavanje ili palijativno zbrinjavanje), toka lečenja (remisija, recidiv, progresija bolesti i terminalna faza) i različitih psiholoških, socijalnih i duhovnih problema koji se na različite načine mogu ispoljavati u različitim fazama lečenja.
Istraživanja su pokazala da 60% onkoloških pacijenata ima potrebu za psihološkom podrškom u početnoj fazi lečenja i tokom suočavanja sa bolešću i lečenjem, a 30-40% pacijenata ima izraženije psihološke probleme - anksiozno-depresivne poremećaje, kognitivne probleme, traumatske ili postraumatske reakcije, poremećaje prilagođavanja i izraženiji distres. Bolest jednog člana porodice predstavlja distres za celu porodicu i psihološka podrška je potrebna i članovima porodice, posebno u terminalnoj fazi bolesti i u procesu tugovanja nakon gubitka bliske osobe.
Psihoonkologija - odrasli pacijenti
U Republici Srbiji je u zdravstvenim ustanovama specijalizovanim za onkologiju ili ustanovama sekundarnog i tercijarnog nivoa koje imaju onkološka odeljenja za odrasle onkološke pacijente angažovan mali (nedovoljan) broj psihologa (psihoonkologa) i nijedan psihijatar, uprkos porastu broja novoobolelih od različitih malignih bolesti.
Tabela 5. Broj psihologa i psihoonkologa za odrasle onkološke pacijente angažovanih u zdravstvenim ustanovama
|
Naziv ustanove |
Broj psihologa |
1. |
Institut za onkologiju i radiologiju Srbije |
1 |
2. |
Institut za hemato-onkologiju KC Srbije |
0 |
3. |
Institut za pulmologiju KC Srbije |
0 |
4. |
Institut za neurohirurgiju KC Srbije |
0 |
5. |
KBC Bežanijska kosa42 |
0 (psiholog specijalizovan za rad sa onkološkim pacijentima) |
6. |
Gradska bolnica43 |
0 (psiholog specijalizovan za rad sa onkološkim pacijentima) |
7. |
Institut za onkologiju i radiologiju Sremska Kamenica |
2 |
8. |
KC Vojvodine-onkologija |
0 |
9. |
KC Niš/onkologija odrasli |
0 |
10. |
KC Kragujevac/onkologija odrasli |
0 |
11. |
Zdravstveni centar Kladovo - onkologija i radiologija |
0 |
12. |
KC Kraljevo-onkologija |
0 |
13. |
Opšta bolnica Leskovac - onkologija |
0 |
14. |
Opšta bolnica Užice - onkologija |
0 |
15. |
Opšta bolnica "Radivoj Simonović" Sombor - onkologija |
0 |
16. |
Opšta bolnica "Đorđe Jovanović" Zrenjanin - onkologija |
1 psiholog sa psihijatrije odlazi povremeno na odeljenje onkologije |
17. |
Opšta bolnica Pirot - onkologija |
0 |
18. |
Zdravstveni centar Vranje - onkologija |
0 |
____________
42 2 Možda ustanova ima psihologa ali nije
raspoređen na rad sa onkološkim pacijentima
Broj angažovanih psihologa na dečijim hemato-onkološkim odeljenjima značajno je veći nego na onkološkim odeljenjima za odrasle i na svih šest dečijih hemato-onkoloških odeljenja zaposlen je psiholog (Tabela 2). U nevladinom sektoru, tačnije u udruženjima roditelja dece obolele od raka, ima nekoliko angažovanih psihologa.
Tabela 6. Broj psihologa/psihoonkologa na dečijim hemato-onkološkim odeljenjima
|
Naziv ustanove |
Broj psihologa |
1. |
Institut za onkologiju i radiologiju Srbije |
1 |
2. |
Univerzitetska dečija klinika |
1 |
3. |
Institut za majku i dete |
1 |
4. |
Institut za zdravstvenu zaštitu dece i omladine Vojvodine |
1 |
5. |
KC Niš, Klinika za dečje interne bolesti |
1 |
6. |
KC Kragujevac, Klinika za pedijatriju |
1 |
Planiranje institucionalnih, ljudskih, tehnoloških i finansijskih resursa u onkologiji treba da prati sveobuhvatni razvoj u domenu medicinske struke i nauke, uz redovno prilagođavanje postojećih planova novonastalim promenama.
Iako lekari opšte medicine mogu da imaju ključnu ulogu u prepoznavanju ranih simptoma i znakova raka, najveći deo lečenja obavljaju lekari specijalisti ili supspecijalisti onkolozi. Veliki broj lekara različitih specijalnosti aktivno je uključen u dijagnostiku i lečenje (radiolozi, hirurzi, medikalni onkolozi, specijalisti užih grana interne medicine poput gastroenterologa ili pulmologa, radijacioni onkolozi, ginekolozi onkolozi, specijalisti fizikalne medicine i rehabilitacije itd.). Sa druge strane, neophodno je imati u vidu da savremeno lečenje u onkologiji podrazumeva i angažman nemedicinskih specijalnosti - psihologa, psihoonkologa, socijalnih radnika itd. Stoga je pažljivo planiranje i rukovođenje ljudskim resursima neophodno za obezbeđivanje kvalitetne i dostupne usluge u onkologiji. Edukacija kadrova uz sistem sertifikacije trebalo bi da bude jedan od prioriteta nacionalne zdravstvene politike.
Infrastruktura za pružanje zdravstvenih usluga u onkologiji treba da prati nove trendove u medicinskoj struci i da bude zasnovana na principima dostupnosti. Veliki broj faktora utiče na infrastrukturu, uključujući raspored postojećih onkoloških centara, distribuciju stanovništva i dostupnost ostalih resursa. Osim rada na obezbeđivanju tehnoloških resursa za dijagnostiku i lečenje, onkološki centri u Srbiji treba da rade na uspostavljanju mobilnih jedinica za skrining, palijativno zbrinjavanje itd., kao i na uspostavljanju regionalnih mreža za rak, razvoju e-zdravlja i jačanju prekogranične saradnje.
Najveći udeo u troškovima u onkologiji imaju održavanje i nabavka opreme i obezbeđivanje terapije. Pažljivo planiranje nabavke nove i adekvatna prostorna distribucija postojeće opreme treba da obezbede najveću moguću dostupnost, kao i skraćenje vremena do postavljanja dijagnoze ili početka specifične terapije. U uslovima sve većeg broja raspoloživih terapijskih modaliteta koji nužno nose i velike troškove, treba obezbediti racionalnu primenu postojećih i novih terapijskih modaliteta, imajući u vidu princip dostupnosti. Potrebno je unapređenje u domenu ljudskih resursa, infrastrukture, zdravstvene tehnologije i kontrolu troškova povezanih za obolevanjem od raka.
Prema podacima IJZS (Izveštaj o broju zaposlenih u ustanovama iz Plana mreže zdravstvenih ustanova u Republici Srbiji, 31. decembar 2017.) lekari specijalisti i supspecijalisti onkologije obavljaju svoju delatnost u 38 zdravstvenih centara na teritoriji Srbije.
Dostupnost onkoloških
usluga pruženih od strane |
|
Klinički centri (4) |
KC Niš |
KC Kragujevac |
|
KC Srbije |
|
KC Vojvodine |
|
Instituti (5) |
Institut za onkologiju i radiologiju Srbije |
Institut za zdravstvenu zaštitu majke i deteta |
|
Institut za onkologiju Vojvodine |
|
Institut za plućne bolesti Vojvodine |
|
Institut za zdravstvenu zaštitu dece i omladine Vojvodine |
|
Kliničko-bolnički centri (4) |
KBC Bežanijska kosa |
KBC "Dr Dragiša Mišović" |
|
KBC Zemun |
|
KBC Zvezdara |
|
Specijalizovane zdravstvene ustanove (3) |
GAK "Narodni front" |
Institut za ortopedsko-hirurške bolesti Banjica |
|
Specijalna bolnica za plućne bolesti "Ozren" Soko Banja |
|
Opšte bolnice (22)44 |
|
____________
44 prikazane na Mapi 1
Uvidom u izveštaj IJZS Organizaciona struktura zdravstvenih ustanova u Republici Srbiji, presek 31. decembra 2017. zdravstvena delatnost vezana za onkologiju obavlja se i u drugim centrima u kojima nisu zaposleni specijalisti/supspecijalisti onkolozi. Poređenjem ova dva izveštaja dolazi se do zaključka da je potrebno povećati broj specijalista i/ili supspecijalista onkologa. Prostorna distribucija onkoloških centara u kojima se pružaju usluge onkološke terapije data je u grafikonu 1 u nastavku.
Prema postojećem Izveštaju o broju zaposlenih u ustanovama iz Plana mreže zdravstvenih ustanova u Republici Srbiji, 30. jula 2018. (IJZS) trenutno je u Republici Srbiji dostupno 114 lekara sa supspecijalizacijom iz onkologije, a na specijalizaciji je još 84. Radijacionu onkologiju kao užu specijalističku granu ima šest lekara, dok je šest započelo ovu supspecijalizaciju tako da uslugu radioterapije uglavnom pružaju radiolozi. Pomenuti Izveštaj odnosi se samo na ustanove u kojima postoji ili će postojati supspecijalista onkolog. Postoje ustanove u kojima onkološke usluge pružaju lekari koji nemaju supspecijalizaciju iz onkologije, već pripadaju nekim drugim specijalnostima (npr. internisti, urolozi, ginekolozi, pedijatri).
Prema Evropskom zavodu za statistiku (EUROSTAT), prosečan broj onkologa na 100.000 stanovnika u 2015. godini u Evropi kretao se između 2 i 7,145, dok u Republici Srbiji (sa 114 onkologa na 7.022.000 stanovnika u 2018) imamo 1,62 onkologa na 100.000 stanovnika.
Onkološke ustanove sekundarnog nivoa zdravstvene zaštite najčešće nemaju dovoljno kapaciteta za pravovremenu dijagnostiku i terapiju. Dostupnost infrastrukturnih objekata za kompjutersku tomografiju (CT skenera), tomografiju pozitronske emisije, snimanje magnetnom rezonancom i imunološku analizu je ograničena. Na primer, prema EUROSTAT-u, broj CT skenera na 100.000 stanovnika u 2016. bio je između 0,9 (Mađarska) i 3,9 (Danska), dok u Republici Srbiji imamo 0,9 CT skenera na 100.000 stanovnika; broj uređaja za magnetnu rezonancu bio je između 0,4 (Mađarska) i 3,5 (Nemačka), dok u Republici Srbiji imamo 0,3 na 100.000 stanovnika; broj PET skenera bio je između 0,1 (u nekoliko susednih država) i 0,7 (Danska), dok u Srbiji imamo približno 0 PET skenera na 100.000 stanovnika (tj. 2 PET skenera ukupno). U onkološkim ustanovama tercijarnog nivoa zdravstvene zaštite dostupne su sve raspoložive opcije hemioterapije, molekularne (ciljane) terapije, radioterapije i hirurgije. U onkološkim ustanovama sekundarnog nivoa zdravstvene zaštite dostupne su sve opcije hemioterapije i samo pojedine opcije hirurgije, dok molekularna (ciljana) i radioterapija46 nije dostupna.
_____________
45 sa izuzetkom Francuske (1,5%)
46 Izuzetak je ZC Kladovo gde je radioterapija
dostupna

Mapa 1. Prostorna distribucija zdravstvenih centara u kojima se pružaju usluge onkološke terapije
U proteklom petogodišnjem periodu došlo je do značajnog porasta broja specijalista i supspecijalista onkologa. Broj medikalnih onkologa porastao je zbog prepoznavanja internističke, odnosno medikalne onkologije kao zasebne specijalizacije. Prema Globalnoj anketi o radnoj snazi u oblasti kliničke onkologije47, u periodu 2007-2017. godine Republika Srbija je, u poređenju s drugim evropskim zemljama, imala najveći broj novodijagnostikovanih slučajeva raka godišnje po jednom onkologu (778 slučajeva na jednog onkologa), dok je većina članica EU imala 100-300 novodijagnostikovanih slučajeva po onkologu. Prema pomenutom izveštaju, u Republici Srbiji je bilo 54 onkologa. Treba imati u vidu da metastatsku malignu bolest uglavnom leče medikalni onkolozi, odnosno internisti, zbog toga što se hirurške intervencije retko sprovode u ovoj fazi bolesti, dok se radioterapijske usluge povremeno pružaju u slučaju da postoje metastaze u kostima, odnosno centralnom nervnom sistemu. To znači da su najopterećeniji medikalni onkolozi koji brinu o pacijentu do terminalne, pa i u terminalnoj fazi bolesti. Korišćenjem savremenih terapijskih opcija produžava se preživljavanje pacijenata i broj pacijenata koji imaju potrebu za lečenjem konstantno raste jer se sistemska terapija primenjuje hronično - nema trenutka kada pacijent sa metastatskom bolešću nije na nekoj od neophodnih sistemskih terapija.
Lečenjem malignih bolesti dece bave se specijalisti pedijatrije, kao i specijalisti pedijatrije sa supspecijalizacijom iz onkologije ili hematologije. Prema podacima IJZS od 31. oktobra 2018. godine, užu specijalizaciju iz onkologije završilo je dvoje pedijatara, a troje je na specijalizaciji, dok je užu specijalizaciju iz hematologije završilo 18 pedijatara, a četvoro je na užoj specijalizaciji. Nedostaje subspecijalizacija iz pedijatrijske onkologije i pedijatrijske hematologije, koje postoje u najvećem broju evropskih zemalja. Nastavni kadar postoji - docenti i profesori koji su sada u nastavi pedijatrije.48
U specijalizovanim zdravstvenim ustanovama u kojima se leče deca obolela od raka postoji ukupno 112 postelja u stacionarnom delu i 21 u okviru dnevnih bolnica pet zdravstvenih ustanova. Ipak, veliki broj dece leči se u zdravstvenim ustanovama u kojima se leče odrasli pacijenti. Deci je namenjen dovoljan broj postelja; međutim, one su smeštene u mali broj bolničkih soba, što otežava prisustvo i boravak roditelja tokom lečenja male dece. Pored toga, u ovim zdravstvenim ustanovama često nedostaju prateće prostorije za decu, kao što su trpezarije, igraonice i sl. Dodatni problem predstavlja mali broj sanitarnih čvorova za takve imunokompromitovane pacijente.
Zahvaljujući odlukama Ministarstva zdravlja i Pokrajinskog sekretarijata za zdravstvo u periodu 2015-2019. godine, nabavljeno je 15 linearnih akceleratora, šest aparata za kompjuterizovanu tomografiju (CT skenera) za planiranje radioterapije, a otvoren je i jedan novi centar za radijacionu onkologiju (Institut za plućne bolesti Vojvodine). Novi aparati nabavljeni su za Institut za onkologiju Vojvodine, Institut za onkologiju i radiologiju Srbije, KC Niš, KC Kragujevac i ZC Kladovo. Sa ovim nabavkama značajno je skraćeno vreme čekanja do početka radioterapije. Dijagnostički kapaciteti su prošireni pre svega nabavkom radiološke opreme (CT i MR aparata).
Iako su zahvaljujući odlukama Ministarstva zdravlja i RFZO u terapiju uvedeni određeni savremeni lekovi iz domena ciljane terapije i imunoterapije, raspon indikacija za primenu tih lekova, kao i broj inovativnih terapija (pre svega imunoterapije), nije dovoljan i značajno zaostaje za zemljama u okruženju i članicama Evropske unije. Imunoterapija nije dostupna čak ni za najznačajnije lokalizacije malignih tumora dijagnostikovanih na teritoriji Republike Srbije.
Bez obzira na velike pomake u proteklom petogodišnjem periodu, još uvek postoje značajni nedostaci u zdravstvenoj zaštiti onkoloških pacijenta u sva četiri domena onkoloških resursa: ljudskim resursima, infrastrukturi, zdravstvenoj tehnologiji i finansiranju.
Na osnovu Izveštaja o broju zaposlenih u ustanovama iz Plana mreže zdravstvenih ustanova u Republici Srbiji, 31. decembra 2017. godine IJZS; izveštaja Organizaciona struktura zdravstvenih ustanova u Republici Srbiji, presek 31. decembra 2017. godine IJZS i Globalne ankete o radnoj snazi u oblasti kliničke onkologije49, procenjuje se da u Republici Srbiji nedostaje najmanje 100 specijalista, odnosno supspecijalista u oblasti onkologije. Ako bi se broj specijalista ili supspecijalista projektovao na ciljnih 250, prema postojećoj statistici (42000 novodijagnostikovanih maligniteta godišnje) došlo bi se do zaključka da na godišnjem nivou na jednog onkologa dolazi 168 pacijenta sa novodijagnostikovanim rakom. Na ovaj način Republika Srbija bi bila u evropskom proseku prema broju novodijagnostikovanih pacijenta na jednog onkologa. Dostupnost onkologa takođe treba povećati. Naime, u Srbiji postoje bolnice koje pružaju onkološke usluge, a u kojima nema lekara sa specijalizacijom iz onkologije. Samim tim, organizacija tumor specifičnog multidisciplinarnog tima nije moguća. Pored toga, umrežavanje institucija ne funkcioniše, zbog čega je ovaj problem trenutno teško prevazići. Konzilijarne usluge tercijarnih centara nisu adekvatno plaćene i mnogi tumor specifični multidisciplinarni timovi koji su funkcionisali na dobrovoljnoj osnovi u sekundarnim centrima prestali su da postoje. Proces edukacije budućih lekara i organizovanje specijalizacije trebalo bi uskladiti kroz mrežu medicinskih fakulteta, sa medikalnim onkolozima kao predavačima, a kao jednu od prioritetnih specijalizacija i supspecijalizacija postaviti i internističku ili medikalnu onkologiju. Koordinaciju ovih aktivnosti treba da sprovode Ministarstvo zdravlja i Ministarstvo prosvete, nauke i tehnološkog razvoja. Trebalo bi izvršiti detaljnu analizu postojećeg stanja i napraviti plan za unapređenje ljudskih resursa, imajući u vidu potrebu za povećanjem broja specijalista, poboljšanjem dostupnosti postojećih kapaciteta i aktivnim uključivanjem drugih stručnjaka u onkološku zdravstvenu zaštitu (specijalista palijativne medicine, psihoonkologa, kliničkih farmakologa, socijalnih radnika).
Bez obzira na značajna ulaganja u infrastrukturne kapacitete u zdravstvu u proteklih pet godina,, kapaciteti i oprema za dijagnostiku i lečenje tumora treba da budu unapređeni u predstojećem periodu. Mere za unapređenje prevashodno bi podrazumevale izradu plana za unapređenje infrastrukturnih kapaciteta kako u pogledu zdravstvene tehnologije, tako i u domenu savremene terapije. Jedna od značajnih mera bilo bi uspostavljanje tumor specifičnih multidisciplinarnih timova u većini ustanova koje pružaju onkološke zdravstvene usluge. U centrima u kojima nije moguće od raspoloživih stručnjaka formirati multidisciplinarne timove, u sastav timova mogli bi ući stručnjaci iz tercijarnih ustanova, uz finansijsku kompenzaciju koju bi obezbedio RFZO. U unapređenje infrastrukturnih kapaciteta trebalo bi uključiti i sveobuhvatni onkološki centar koji bi bio na raspolaganju za razmatranje komplikovanih slučajeva, unapređenje dostupnih dijagnostičkih kapaciteta (prevashodno radioloških - PET CT, CT i MR) i proširenje terapijskih protokola.
S obzirom na to da se ciljana terapija i imunoterapija raka ne pružaju u dovoljnoj meri, Ministarstvo zdravlja, u saradnji sa RFZO, treba da formira radnu grupu za primenu inovativnih lekova u onkologiji koja bi se bavila procenom mogućnosti za uvođenje i primenu inovativnih lekova u terapiju raka. Cilj ove aktivnosti bio bi usklađivanje standarda lečenja raka sa propisima i preporukama Evropske unije, a sa ciljem povećanja kvaliteta medikamentoznog lečenja onkoloških bolesnika u Republici Srbiji merenog ukupnim preživljavanjem. U narednom periodu bi trebalo obezbediti dostupnost najmanje 80% inovativnih lekova prisutnih na tržištima zemalja Evropske unije.
___________
47 Global Survey of Clinical Oncology
Workforce - J Glob Oncol; 2018, objavljen onlajn 8. februara 2018.
48 O ovoj temi govori se detaljnije u poglavlju
Onkološki resursi
49 Global Survey of Clinical Oncology
Workforce
Populacioni registar za rak osnovan je u Republici Srbiji 1970. godine
Rad Registra za rak regulisan je Zakonom o zdravstvenoj dokumentaciji i evidencijama u oblasti zdravstva50 i Pravilnikom o obrascima i sadržaju obrazaca za vođenje zdravstvene dokumentacije, evidencija, izveštaja, registara i elektronskog medicinskog dosijea51.
Registar za rak podrazumeva kontinuirano i sistematsko prikupljanje podataka o svim novootkrivenim slučajevima raka u definisanoj populaciji i vremenskom periodu i predstavlja najefikasniji instrument za merenje opterećenosti društva malignim oboljenjima. Pored toga, registar predstavlja osnovu za razvoj različitih epidemioloških i kliničkih istraživanja.
Postoje dva osnovna tipa registara za rak:
- populacioni registri - prikupljaju podatke o svim novootkrivenim slučajevima raka koji se pojavljuju u jasno definisanoj populaciji i teritoriji. Osnovna uloga populacionih registara je da daju podatke o opterećenosti društva rakom (incidencija, prevalencija, mortalitet, stadijum bolesti, inicijalni vid lečenja, ukupna stopa preživljavanja), vremenskim trendovima, podatke potrebne za procenu direktnih i indirektnih troškova zdravstvene zaštite u oblasti onkologije, za planiranje onkološke zdravstvene zaštite i izradu preventivnih strategija i evaluaciju sprovođenja preventivnih mera.
- bolnički registri - predstavljaju osnovno sredstvo za praćenje kvaliteta lečenja u bolnici.
Polazeći od zakonske obaveze i uloge populacionog registra, 1996. godine započeta je reorganizacija Registra za rak u Republici Srbiji, u skladu s preporukama Međunarodne agencije za istraživanje raka52 i Evropske mreže registara za rak53.
Ključna karakteristika populacionog registra za rak je korišćenje višestrukih izvora informacija o slučajevima raka u definisanoj populaciji. Naime, registar omogućava prikupljanje podataka o istom slučaju raka iz različitih izvora (uz izbegavanje duplih registracija). Izvori se mogu grupisati u tri široke kategorije: bolnice, laboratorije i Izveštaji o uzroku smrti.
U Republici Srbiji, podaci o raku prikupljaju se iz sledećih izvora:
1. Prijave lica obolelog od malignog tumora,
2. Podaci hospitalnog registra za rak,
3. Izveštaji o hospitalizaciji,
4. Protokoli patohistoloških i citoloških laboratorija,
5. Podaci iz vanbolničkih zdravstvenih ustanova,
6. Podaci iz informacionog sistema Vojnomedicinske akademije,
7. Podaci iz filijala RFZO,
8. Izveštaji privatnih zdravstvenih ustanova,
9. Izveštaji o uzroku smrti.
Većina registara koristi mešavinu aktivnih i pasivnih metoda za pronalaženje slučajeva.
Razvoj zdravstvenih informacionih sistema predstavlja dodatni okvir za korišćenje elektronskih baza podataka za pronalaženje slučajeva.
Populacioni registri za rak treba da budu organizovani tako da sadrže tačno određeni set podataka (varijabli) za svaki novootkriveni slučaj. Zapažena je tendencija da se često isplanira prikupljanje prevelikog broja varijabli, što nije održivo.
Najvažnije varijable su:
- kodiranje tumora, koje uključuje: lokalizaciju (primarnu i sekundarnu), histologiju (citologiju), ponašanje (benigno/maligno) i način postavljanja dijagnoze, korišćenjem Međunarodne klasifikacije onkoloških bolesti,54
- kodiranje stadijuma, korišćenjem TNM klasifikacije,
- jednogodišnje i petogodišnje preživljavanje,
- podaci o primenjenoj terapiji.
Pokazatelji kvaliteta podataka u populacionom registru su: učešće histološki/citološki verifikovanih tumora, učešće lica registrovanih samo putem mortalitetne statistike (Izveštaji o uzroku smrti) i odnos mortaliteta i incidencije.
Preduslovi koje mora da ispuni registar za rak su:
- kompletnost,55
- validnost,56
- jednakost u šifriranju,57
- povezivanje podataka,
- pravovremenost podataka.
Populacioni registar za rak sa nacionalnim obuhvatom treba da obezbedi sledeće:
- više informacija o dijagnostikovanju, terapiji i ishodu bolesti, kako bi se omogućilo tumačenje razlika i izmena u incidenciji i preživljavanju,
- primenu međunarodnih standarda kako bi se obezbedila međunarodna uporedivost prikupljenih podataka i učešće Republike Srbije u međunarodnim studijama, što će, posledično, unaprediti kvalitet podataka,
- podatke o incidenciji i preživljavanju prema podgrupama stanovništva i za ad-hok ispitivanja,
- mogućnost učešća u međunarodnim komparativnim studijama.
Kada je reč o raku kod dece, Republika Srbija za sada ne dostavlja međunarodno uporedive podatke. Svetska zdravstvena organizacija pokrenula je, u septembru 2018. godine, Globalnu inicijativu za kontrolu raka kod dece58 sa dva cilja: davanje većeg prioriteta raku kod dece na globalnom i nacionalnom nivou i povećanje kapaciteta zemalja da pruže onkološku zdravstvenu zaštitu zasnovanu na najboljim dostupnim dokazima.
Maligna oboljenja kod dece javljaju se ređe (u periodu 2007-2015. godine svake godine registrovano je prosečno 312 obolelih oba pola uzrasta do 18. godina sa dijagnozom raka).
Maligne bolesti u dečjem uzrastu razlikuju se (po vrsti) od malignih oboljenja koja se javljaju kod odraslih, zbog čega je neophodno uspostavljanje posebnog registra za rak kod dece.
Poseban registar za rak kod dece sa nacionalnim obuhvatom obezbediće sledeće:
- potpuno evidentiranje slučajeva raka dijagnostikovanih pre uzrasta od 18 godina u Republici Srbiji;
- evidentiranje benignih tumora centralnog nervnog sistema kod pacijenata mlađih od 18 godina, pošto zahtevaju slično lečenje i mogu dovesti do sličnog ishoda kao i maligni tumori;
- više informacija o dijagnostikovanju, terapiji i ishodu, kako bi se omogućilo tumačenje razlika i izmena u incidenciji i preživljavanju;
- primenu međunarodnih standarda kako bi se garantovala međunarodna uporedivost prikupljenih podataka i učešće Republike Srbije u međunarodnim studijama, što će, za uzvrat, unaprediti kvalitet i upotrebu podataka;
- podatke o incidenciji i preživljavanju prema podgrupama stanovništva i za ad-hok ispitivanja;
- učešće u međunarodnim komparativnim studijama.
Treba izraditi i priručnik za registar u kome bi bili opisani svi aspekti strukture, sadržaja i praksi u registru.
Registar za rak obuhvata podatke o ličnim karakteristikama obolelih i umrlih, mogućoj pojavi multiplog primarnog tumora, datumu utvrđivanja sadašnjeg oboljenja, načinu dijagnostike, karakteristikama tumora (primarna i sekundarna anatomska lokalizacija, histološki tip, stadijum), preživljavanje, kao i podatke o zdravstvenoj ustanovi koja je prijavila maligni tumor.
U prethodnom periodu, populacioni Registar za rak prikupljao je i analizirao podatke o novoobolelima na teritoriji Republike Srbije bez Autonomne pokrajine Vojvodine. Time je ostvarena samo delimična, dvotrećinska registracija obolelih od malignih tumora. Reorganizacijom populacionog registra za rak tokom 2006. godine, uključivanjem instituta i zavoda za javno zdravlje sa teritorije Vojvodine, učinjen je prvi korak. U narednom periodu, biće omogućen kompletan obuhvat u registraciji novoobolelih lica u Republici Srbiji.
Informatičku podršku Registru za rak pruža programski paket CanReg459. Koristi se metodologija međunarodnih udruženja (Međunarodne agencije za istraživanje raka60, Međunarodnog udruženja registara za rak61, Evropske mreže registara za rak62, i Međunarodne unije za borbu protiv raka63).
Za analizu umiranja od malignih tumora koriste se godišnji nepublikovani podaci Republičkog zavoda za statistiku. Izvor podataka o populaciji su redovni popisi stanovništva u Republici Srbiji, a za godine van popisa koriste se procene stanovništva Republičkog zavoda za statistiku.
U narednom periodu neophodno je započeti s primenom novog obrasca prijave, u skladu sa važećom legislativom (Zakonom o zdravstvenoj dokumentaciji i evidencijama u oblasti zdravstva64 i Pravilnikom o obrascima i sadržaju obrazaca za vođenje zdravstvene dokumentacije, evidencija, izveštaja, registara i elektronskog medicinskog dosijea65 i unaprediti softver, tj. programski paket razmene informacija u okviru postojećeg informacionog sistema.
Maligni tumori se šifriraju prema Međunarodnoj klasifikaciji bolesti - deseta revizija, knjiga 166 (šifre C00-C96) i prema Međunarodnoj klasifikaciji onkoloških bolesti - treće izdanje67 (šifre 8000/3-9941/3). Primenom navedenih propisa, tj. primenom novog obrasca Prijave obolelog lica od malignog tumora, unaprediće se kvalitet registracije kroz praćenje novih varijabli, kao što su stadijum bolesti, terapijske procedure i konačni ishodi.
______________
50 "Službeni glasnik RS", br.
123/14, 106/15 i 105/17
51 "Službeni glasnik RS", br.
123/14, 106/15 105/17 i 109/17
52 Interational Agency for Research on
Cancer - IARC
53 European Network of Cancer Registries
- ENCR
54 International Classification of Diseases
for Oncology ICD-O
55 Kompletnost ili potpunost registracije
je stepen do koga su svi slučajevi raka u definisanoj populaciji uključeni u bazu podataka
registra
56 Validnost ili punovažnost registracije
je stepen do kog je podatak unet u Registar tačan
57 Za povezivanje podataka neophodno
je da postoji jedinstveni način šifriranja demografskih podataka, topografije i morfologije,
stadijuma i stepena diferencijacije raka
58 www.who.int/cancer/childhood-cancer/en/
59 Department of Descriptive Epidemiology,
IARC, Lyon, France, 2002
60 International Agency for Research
on Cancer - IARC
61 International Association of Cancer
Registries - IACR
62 European Network of Cancer Registries
- ENCR)
63 The Union for International Cancer
Control - UICC
64 "Službeni glasnik RS", br.
123/14, 106/15 i 105/17
65 "Službeni glasnik RS", br.
123/14, 106/15 105/17 i 109/17
66 International statistical classification
of diseases and related health problems - 10th revision, World Health Organization
67 International Classification of Diseases
for Oncology - Third Edition, World Health Organization, 2000, Geneva
Izrada nacionalnog programa za istraživanje raka, kao jednog od osnovnih elemenata Programa unapređenja kontrole raka, trebalo bi značajno da unapredi istraživačku delatnost u onkologiji. Koordinacija svih aktera u oblasti unapređenja istraživanja mogla bi dovesti do značajnih pomaka koji se pre svega ogledaju u povećanom broju istraživanja i istraživačkih centara za rak u Republici Srbiji. Stručne i naučne publikacije rezultata istraživanja bile bi osnov za generisanje podrške institucijama i pojedincima koji se njima bave.
Koordinaciju akademskih istraživanja treba sprovoditi u saradnji sa Ministarstvom zdravlja. Neophodno je da se sprovođenje komercijalnih kliničkih istraživanja značajno olakša, a vreme čekanja do izdavanja odgovarajućih dozvola skrati tj. uskladi sa vremenskim intervalima u Evropskoj uniji. Potrebno je obrazovati posebnu jedinicu pri Ministarstvu zdravlja za klinička istraživanja.
Istraživanja raka u Republici Srbiji uglavnom su ograničena finansijski (ali i manjkom ljudskih i tehnoloških resursa), nedovoljno su popularizovana i rezultati se nedovoljno publikuju. Strateški okvir za sprovođenje istraživanja ne postoji, te stoga značajna multicentrična istraživanja od nacionalnog značaja u onkologiji i ne postoje. Potrebno je unaprediti komunikaciju između nadležnih institucija, npr. Ministarstava prosvete, nauke i tehnološkog razvoja i Ministarstva zdravlja, Agencije za lekove i medicinska sredstava (ALIMS) i istraživačkih organizacija, kao i Centralnog etičkog odbora.
REHABILITACIJA, SUPORTIVNA ONKOLOGIJA I PALIJATIVNO ZBRINJAVANJE
Sa unapređenjem ishoda preživljavanja, broj onih koji prežive karcinom samo će rasti. Oboleli su suočeni sa specifičnim problemima u kojima se potrebe fizičke rehabilitacije prepliću i kombinuju sa dugoročnim psihosocijalnim potrebama i modifikacijama ponašanja. Nažalost, mnogi pacijenti iskuse intenzivne bolove i mnogi ne prežive rak, pa je važno u ranim fazama procesa lečenja uključiti palijativno zbrinjavanje i nastaviti s pružanjem usluga pacijentima i njihovim porodicama tokom napredovanja bolesti. Organizacija palijativnog zbrinjavanja podrazumeva obezbeđivanje potrebnih resursa, kontinuiranu edukaciju kadra i praćenje i evaluaciju kvaliteta pruženih usluga.
Preživljavanje i rehabilitacija
Iako u razvijenim zemljama stopa smrtnosti od raka opada, incidencija i prevalencija i dalje se povećavaju, a rezultat toga je povećanje broja osoba koje žive sa rakom ili nakon raka. Budući da potpuno izlečenje nije moguće kod većeg broja karcinoma, ovo stanje se sve češće smatra hroničnim i zahteva dugotrajno lečenje. Postojeći populacioni Registar za rak ne sadrži podatke o jednogodišnjem i petogodišnjem preživljavanju, te poređenje Republike Srbije sa drugim zemljama nije moguće.
Iako se definicija onoga ko je preživeo rak često široko koristi u nekliničkom kontekstu da opiše nekoga kome je postavljena dijagnoza raka, za potrebe Programa unapređenja kontrole raka, izraz "preživljavanje raka" može se definisati kao klinički period između primarne kurativne terapije i recidiva ili smrti. Rak i njegovo lečenje mogu izazvati trajne posledice po ukupan kvalitet života pacijenta. Stoga je neophodno Programom predvideti mere podrške obolelima od raka sa ciljem otklanjanja posledica osnovne bolesti i njenog lečenja i povratka kapaciteta za obavljanje svakodnevnih aktivnosti i unapređenja kvaliteta života.
U Republici Srbiji trenutno ne postoje jasno definisane strategije za preživljavanje i rehabilitaciju onih koji su preživeli rak. Pre definisanja pomenutih strategija, neophodno je izvršiti procenu potreba obolelih. Prilikom odlučivanja o tome koje usluge rehabilitacije i preživljavanja je potrebno uvesti, nadležne institucije treba da procene izvodljivost mera za poboljšanje preživljavanja (npr. dostupnost ljudskih resursa: psihoonkologa, radnih terapeuta, socijalnih radnika) i rizik od recidiva (usluge kliničke rehabilitacije u cilju smanjenja rizika od recidiva su najveći prioritet). Cilj svih preduzetih mera treba da bude povratak u svakodnevni život: službe rehabilitacije i preživljavanja treba da daju prioritet oblastima rada koje omogućavaju onima koji su preživeli rak da na zdrav način nastave aktivnosti koje su obavljali pre dijagnoze.
Elementi strategije preživljavanja i rehabilitacije treba da podrazumevaju:
- Programe onkološke rehabilitacije usredsređene na pacijenta;
- Programe praćenja kasnih komplikacija lečenja malignih bolesti (kardiovaskularni poremećaji, fertilitet, sekundarni maligniteti itd.);
- Programe holističke socijalne podrške pacijentima i njihovim porodicama;
- Programe samostalnog rešavanja problema.
Suportivna onkologija i palijativno zbrinjavanje
Suportivna onkologija i palijativno zbrinjavanje obuhvataju pristupe usmerene ka pacijentu i porodici koji imaju za cilj poboljšanje kvaliteta života bolesnika i porodice kroz prevenciju i otklanjanje simptoma i komplikacija maligne bolesti, neželjenih dejstava onkološkog lečenja i problema koji prate malignu bolest (psihološki, socijalni, duhovni i egzistencijalni problemi).
Suportivna onkologija indikovana je od trenutka postavljanja dijagnoze i nadalje u svim fazama maligne bolesti do uspešno završenog lečenja, izlečenja ili do smrti. Kao širi koncept, suportivna onkologija uključuje i palijativno zbrinjavanje koje je posebno indikovano kod pacijenata sa aktivnom, progresivnom bolešću u terminalnoj fazi. Palijativno zbrinjavanje može se pružati pre antineoplastične terapije, zajedno sa njom, ili samo, kao jedina intervencija za bolesnike kod kojih antineoplastično lečenje nije moguće ili je iscrpljeno.
Suportivna terapija potrebna je svim onkološkim pacijentima, bez obzira na fazu bolesti, uključujući i pacijente sa dijagnozom, ali bez znakova aktivne maligne bolesti (eng. survivors)68.
Od trenutka usvajanja Strategije za palijativno zbrinjavanje Republike Srbije 2009. godine, sprovedene su sledeće aktivnosti:
1. Razvijeni su programi kontinuirane medicinske edukacije iz palijativnog zbrinjavanja za zaposlene na sva tri nivoa zdravstvene zaštite i palijativnog zbrinjavanja dece - za zaposlene u dečijim klinikama tercijarnog nivoa, IORS-u i ustanovama socijalne zaštite, koji su akreditovani od strane Zdravstvenog saveta Srbije;
2. Palijativna medicina uvedena je kao izborni predmet u dodiplomsku nastavu na medicinskim fakultetima;
3. Razvijen je kurikulum za predmet palijativno zbrinjavanje za visoke medicinske škole strukovnih studija, koji je usvojen od strane sedam visokih medicinskih škola;
4. Osnovano je 13 jedinica za palijativno zbrinjavanje u okviru opštih bolnica i zdravstvenih centara, a timovi za kućno lečenje iz domova zdravlja obučeni su za pružanje palijativnog zbrinjavanja
5. Republička komisija za palijativno zbrinjavanje sastavila je listu esencijalnih lekova za palijativno zbrinjavanje. Svi esencijalni opioidi za palijativno zbrinjavanje su registrovani i nalaze se na Listi lekova koji se propisuju i izdaju na teret sredstava obaveznog zdravstvenog osiguranja;
Prva specijalizovana služba za palijativno zbrinjavanje u Republici Srbiji "BELhospis" osnovana je 2004. godine. Od tada, obučeni timovi sprovode palijativno zbrinjavanje onkoloških bolesnika u njihovim kućama, na teritoriji Beograda, a od 2018. godine otvoren je i dnevni centar za bolesnike.
Nacionalni program za palijativno zbrinjavanje dece u Republici Srbiji usvojen je u martu 2016. godine.
Prema podacima iz Statističkog godišnjaka Republike Srbije Republičkog zavoda za statistiku o umrlima prema uzroku smrti u 2011. godini i pretpostavci o procentu pacijenata - po vrsti oboljenja kojima je potrebno palijativno zbrinjavanje, procenjeno je da na 100.000 stanovnika potrebu za palijativnim zbrinjavanjem ima njih 599 (bez obzira na vrstu bolesti), što je nešto manje od 43% broja umrlih na 100.000 stanovnika i u skladu sa potrebama u drugim evropskim zemljama.69 Procenjuje se da je palijativno zbrinjavanje potrebno kod 80-90% umirućih onkoloških pacijenata. Međutim, treba imati u vidu da se na osnovu broja umrlih može napraviti samo gruba procena, tj. utvrditi najmanji broj bolesnika godišnje koji zahtevaju palijativno zbrinjavanje. Pravi broj je veći ako se uzmu u obzir svi bolesnici sa metastatskom bolešću. Na žalost, postojeći Registar za rak ne sadrži podatke o stadijumu bolesti.
Potrebu za palijativnim zbrinjavanjem moguće je proceniti pomoću dva osnovna kriterijuma70: potreba pacijenata i porodice (teški simptomi maligne bolesti i teške komplikacije maligne bolesti i teške komplikacije lečenja) ili faza bolesti (pacijenti u fazi neizlečive maligne bolesti (metastatska bolest), a posebno oni pacijenti čije se preživljavanje procenjuje na godinu dana ili manje). Vodiči za određene dijagnoze, npr. karcinom pluća, pankreasa, dojke, propisuju obavezno palijativno zbrinjavanje kao deo onkološkog lečenja.
Prema procenama Evropskog udruženja medikalnih onkologa, lečenje bola potrebno je kod 33% pacijenata sa dijagnozom maligniteta, ali bez znakova aktivne bolesti, kod 59% bolesnika kojima se pruža kurativna terapija i kod 64% bolesnika sa metastatskom bolešću ili u terminalnoj fazi bolesti.71..
___________
68 Evropsko udruženje medikalnih onkologa
(European Society for Medical Oncology - ESMO), 2018
69 Model of Palliative Care in Serbia
- Analysis of resources in the field of palliative care
70 Lancet Oncology, 2018; ESMO, 2018
71 Smernice za terapiju kancerskog bola
Evropskog udruženja medikalnih onkologa (ESMO Cancer Pain Guidelines), 2018
VI PROMENA KOJA SE POSTIŽE SPROVOĐENJEM PROGRAMA
Vizija: Značajno smanjeno obolevanje i smrtnost stanovništva u Republici Srbiji, kao posledica malignih bolesti.
Promena koja će se postići: Program unapređenja kontrole raka doprineće produženju očekivanog životnog veka putem prevencije i modifikovanja faktora rizika, jačanja tri skrining programa raka (programi ranog otkrivanja karcinoma dojke, grlića materice i kolorektalnog karcinoma), dijagnostike i lečenja zasnovanih na dokazima, kao i putem unapređenja rehabilitacije onih koji su preživeli rak i palijativnog zbrinjavanja.
Sveobuhvatni pristup za sprovođenje Programa karakteriše se istovremenim:
- promovisanjem programa za unapređenje zdravlja i uslova radne i životne sredine na populacionom nivou i programa za prevenciju bolesti (primarna prevencija);
- usmeravanjem aktivnosti na osobe sa visokim rizikom i obezbeđivanjem odgovarajuće dijagnostike i lečenja (sekundarna prevencija);
- maksimalnim povećanjem broja ljudi kojima će biti pruženo efikasno lečenje i nega (tercijarna prevencija);
- obezbeđivanjem uslova za kvalitetan život kroz primenu mera suportivne onkologije, rehabilitacije i palijativnog zbrinjavanja.
VII CILJEVI PROGRAMA BORBE PROTIV RAKA
Opšti cilj:
1. Unapređenje prevencije, ranog otkrivanja i savremenih terapija malignih bolesti tako da se očuva kvalitet života tokom i nakon završetka terapije
Pokazatelj |
Početna vrednost |
Ciljana vrednost u poslednjoj godini |
Izvor provere |
Odnos stopa mortaliteta i incidencije za maligne bolesti |
0,49 |
0,45 |
IJZS |
Odnos stopa mortaliteta i incidencije za maligne bolesti u ženskoj populaciji |
0,42 |
0,38 |
IJZS |
Odnos stopa mortaliteta i incidencije za maligne bolesti u muškoj populaciji |
0,56 |
0,52 |
IJZS |
Posebni ciljevi:
1.1. Unapređenje prevencije i ranog otkrivanja raka
Pokazatelj |
Početna vrednost |
Ciljana vrednost u poslednjoj godini |
Izvor provere |
Prevalencija pušenja cigareta među stanovništvom 18+ |
37% |
30% |
IJZS |
Obuhvat ciljne populacije programima skrininga za rak |
OSRD 12%, |
OSRD 22% |
IJZS |
Mera 1.1.1: Smanjenje opterećenja negativnim životnim stilovima
Pokazatelj |
Početna vrednost |
Ciljana vrednost u poslednjoj godini |
Izvor provere |
Obuhvat ciljne populacije imunizacijom protiv hepatitisa B |
90% |
95% |
IJZS |
Prevalencija pušenja cigareta među stanovništvom 18+ |
37% |
30% |
IJZS |
Uspostavljeno finansiranje vakcine protiv HPV iz drugih izvora |
Ne |
Da |
IZJZ |
Mera 1.1.2: Unapređenje sprovođenja nacionalnih programa ranog otkrivanja - organizovanog skrininga raka dojke (OSRD), organizovanog skrininga raka grlića materice (OSRGM) i organizovanog skrininga kolorektalnog karcinoma (OSKK)
Pokazatelj |
Početna vrednost |
Ciljana vrednost u poslednjoj godini |
Izvor provere |
Obuhvat jedinica lokalne samouprave na teritoriji Republike Srbije, na čijoj teritoriji se sprovodi organizovani skrining |
30% |
45% |
IJZS |
1.2. Unapređenje dijagnostike i lečenja raka uključujući istraživanja malignih bolesti i psihosocijalne usluge
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Prosečno vreme čekanja na početak sistemske antineoplastične terapije (uključuje sve sistemske terapije izuzev postoperativne terapije)72 |
Nema dostupnih podataka |
Maksimalno 21 dan |
IJZS |
Mera 1.2.1: Unapređenje usluga internističke onkologije i radioterapije, uključujući pedijatrijsku hematologiju i onkologiju
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Procenat pacijenata koji su započeli radioterapiju u roku od 28 dana od dana postavljanja indikacije za radioterapiju za karcinom dojke/grlića materice/prostate/pluća |
Dojka: 31.6% |
Dojka: 40% |
IJZS |
Mera 1.2.2: Unapređenje usluga onkološke hirurgije
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Broj ustanova zdravstvene zaštite koje zadovoljavaju kriterijume za uključivanje u mrežu ustanova u kojima se pružaju usluge hirurške onkologije |
9 |
12 |
IJZS |
Mera 1.2.3: Unapređenje dostupnosti molekularnog i genetskog testiranja uzoraka tumora
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Broj referentnih laboratorija adekvatno opremljenih za molekularne i genetske analize tumorskih uzoraka |
0 |
1 |
IJZS |
Mera 1.2.4: Razvoj i sprovođenje psihosocijalnih usluga i njihova integracija u onkološko lečenje
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Broj osnovanih psihoonkoloških službi/savetovališta u ustanovama sekundarnog i tercijarnog nivoa zdravstvene zaštite |
2 |
10 |
IJZS |
Mera 1.2.5: Unapređenje onkoloških resursa i kvaliteta onkoloških zdravstvenih usluga
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Broj specijalista internističke onkologije/supspecijalista onkologije po glavi stanovnika |
114/1,62 onkologa na 100.000 stanovnika |
125/1,78 onkologa na 100.000 stanovnika |
IJZS |
___________
73 U periodu od 1. januara do 30. juna
2018. godine, procenat pacijenata koji su počeli radioterapiju u roku od 28 dana od uspostavljanja
radioterapijom indikacije je sledeća: a) za rak dojke - 31,6%, b) za rak grlića materice
- 32,9% v) za rak prostate - 39,35% za rak pluća - 45.6% (podaci iz šest radioterapijskih
centara dostavljeni kancelariji "Drugog projekta razvoja zdravstva Srbije")
Mera 1.2.6: Unapređenje pristupa ciljanim i imunološkim terapijama i sistemskoj terapiji finansiranim od strane RFZO i uspostavljanje mehanizama za kontrolu kvaliteta onkoloških usluga
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Ažurirana i proširena lista indikacija za primenu onkoloških inovativnih lekova (ciljana i imunoterapija), finansiranih od strane RFZO74, a u skladu sa važećim nacionalnim i međunarodnim vodičima |
Ne |
Da |
RFZO |
___________
74 C lista
Mera 1.2.7: Unapređenje istraživanja raka
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Broj onkoloških pacijenata uključenih u klinička ispitivanja |
37 |
90 |
ALIMS |
Mera 1.2.8: Unapređenje obuhvata registracije onkoloških pacijenata
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Procenat slučajeva raka u definisanoj populaciji koji su uključeni u Registar sa svim potrebnim podacima |
80% |
90% |
IJZS |
1.3.Unapređenje rehabilitacije, suportivne onkologije i palijativnog zbrinjavanja
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Broj domova zdravlja u kojima je osnovana služba kućnog lečenja s palijativnim zbrinjavanjem |
56 |
88 |
IJZS |
Broj jedinica za palijativno zbrinjavanje |
975 |
20 |
IJZS |
Broj postelja namenjenih za palijativno zbrinjavanje onkoloških bolesnika |
14676 |
350 (50 na milion stanovnika77) |
IJZS |
_______________
75 Podaci na dan 31. decembra 2017. godine
onako kako su ustanove izvestile IJZS
76 Podaci na dan 31. decembra 2017. godine
onako kako su ustanove izvestile IJZS
77 Bela knjiga o normativima i standardima
za palijativno zbrinjavanje u Evropi, preporuka Evropskog udruženja za palijativno zbrinjavanje
(European Association for Palliative Care - EAPC)
Mera 1.3.1: Obezbeđenje podrške za obolele od raka da se vrate svakodnevnom životu
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Usvojene smernice za rehabilitaciju i reintegraciju onkoloških pacijenata |
Ne |
Da |
MZ |
Mera 1.3.2: Palijativno zbrinjavanje na raspolaganju svim pacijentima obolelim od raka kad god i gde god im je to potrebno
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Broj opštih bolnica, odnosno ustanova tercijarne zdravstvene zaštite koje imaju jedinice za palijativno zbrinjavanje |
978 |
20 |
IJZS |
_____________
78 Podaci na dan 31. decembra 2017. godine
onako kako su ustanove izvestile IJZS
Mera 1.3.3: Edukacija kadrova iz oblasti suportivne onkologije i palijativog zbrinjavanja
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Uveden predmeta palijativna medicina/palijativno zbrinjavanje kao obaveznog predmeta na medicinskim fakultetima i visokim medicinskim školama strukovnih studija u Srbiji |
ne |
da |
MZ |
Mera 1.3.4: Povećanje dostupnosti lekova za suportivnu onkologiju i palijativno zbrinjavanje
Pokazatelj |
Početna vrednost (2018) |
Ciljana vrednost u poslednjoj godini (2022) |
Izvor provere |
Svi lekovi sa liste esencijalnih lekova za suportivnu onkologiju i palijativno zbrinjavanje dostupni na teret RFZO |
ne |
da |
RFZO |
VIII ANALIZA EFEKATA OPCIJA POLITIKA
Razmatrani su efekti nekoliko opcija za postizanje ciljeva zacrtanih Programom unapređenja kontrole raka:
1) Status quo opcija
2) Unapređenje prevencije i ranog otkrivanja malignih bolesti
3) Unapređenje lečenja malignih bolesti
Status quo opcija
Sa procenjenim standardizovanim stopama mortaliteta od 150,7/100.000 za oba pola, Republika Srbija se svrstava u zemlje s visokim rizikom od umiranja od malignih bolesti, u poređenju s drugim evropskim zemljama (na drugom mestu odmah posle Mađarske). Ukoliko situacija u pogledu kontrole raka ostane nepromenjena, a imajući u vidu starenje populacije, Republika Srbija će se suočiti povećanim morbiditetom i posledičnim povećanjem troškova lečenja, povećanjem odsustva sa posla zbog dugotrajnog lečenja i oporavka nakon lečenja, smanjenjem produktivnosti, kao i sa još većim stopama mortaliteta usled starenja stanovništva.
Opcija 2: Unapređenje prevencije i ranog otkrivanja malignih bolesti
Prema Smernicama SZO za nacionalne programe borbe protiv raka, oko 40% svih slučajeva raka moguće je preduprediti i neki od najčešćih, kao što su rak dojke, rak grlića materice i rak debelog creva, izlečivi su ukoliko se dovoljno rano otkriju79. Pored toga, u Evropskom vodiču za kvalitetne nacionalne programe borbe protiv raka, navodi se da je za uspešnu borbu protiv raka neophodno intenzivirati aktivnosti prevencije - kako promociju zdravlja, tako i skrining u cilju ranog otkrivanja bolesti. Evropska zajednica preporučuje programe skrininga za rak dojke (mamografiju), rak grlića materice i rak debelog creva.
Cilj skrininga je otkrivanje maligne bolesti pre pojave simptoma i prekancerogenih lezija i ranije uvođenje terapije, čime se smanjuje incidencija uznapredovale bolesti i posledično broj godina izgubljenog života zbog prerane smrti i visok mortalitet.80 Kod organizovanih programa ranog otkrivanja malignih bolesti, poželjni obuhvat je veći od 75% ciljanog stanovništva.81
Imajući u vidu da je organizovani skrining sproveden u ograničenom broju opština u Republici Srbiji, kao i skroman obuhvat stanovništva nacionalnim programima ranog otkrivanja karcinoma dojke, karcinoma grlića materice i kolorektalnog karcinoma na republičkom nivou, od suštinskog je značaja da se skrining programi prošire na sve opštine i nadležne domove zdravlja i bolnice. Neizbežno je da će intenziviranje skrininga dovesti do povećanja potražnje za daljim uslugama dijagnostike i lečenja (biopsija dojke širokom iglom ("core-needle" biopsija), vakuum asistirana biopsija dojke, kolonoskopija, različite radiološke dijagnostičke procedure, histopatologija i dijagnostika tumorskog tkiva, hirurgija itd.). Pored toga, tokom inicijalnih ciklusa skrininga podjednako će se otkrivati i uznapredovale i početne faze malignih bolesti, što će dovesti do dodatnog povećanja kako incidencije, tako i broja usluga dijagnostike i lečenja.
Kada je reč o organizacionoj strukturi skrininga, nakon potvrde postojanja maligne bolesti, trebalo bi da usledi direktno upućivanje pacijenta multidisciplinarnom timu koji odlučuje o delotvornim terapijskim opcijama, zasnovanim na dokazima. Tumor - specifični multidisciplinarni timovi treba da budu operativni u najmanje 50% zdravstvenih ustanova u kojima se leče oboleli od raka. Cilj terapije je da se izleči bolest, produži život i unapredi kvalitet života kroz psihoonkologiju, rehabilitaciju i palijativno zbrinjavanje.
Važno je napomenuti da u prvih nekoliko godina sprovođenja organizovanog skrininga ne treba očekivati smanjenje mortaliteta za konkretnu malignu bolest i opšteg mortaliteta, niti smanjenje broja otkrivenih slučajeva uznapredovale bolesti i potrebe za agresivnom i dugotrajnom terapijom. Opcija koja se temelji na ranom otkrivanju maligne bolesti dovešće do manjeg odsustvovanja radne snage, kraćeg oporavka nakon lečenja, povećanja produktivnosti, a takođe i do unapređenja zdravlja stanovništva.
____________
79 https://apps.who.int/iris/bitstream/handle/10665/42494/9241545577.pdf;
jsessionid=5EDEF42CB81F4F565E1A344D31C70A85?sequence=1
80 Smith R, Brawley O, Wender R. The
American Cancer Society’s Principles of Oncology: Prevention to Survivorship. John Wiley & Sons.
2018.
81 Nacionalni programi ranog otkrivanja
karcinoma dojke, karcinoma grlića materice i kolorektalnog karcinoma, "Službeni glasnik
RS", broj 73/16
Opcija 3: Unapređenje lečenja malignih bolesti
Izolovano ulaganje u obezbeđivanje kapaciteta za nove modalitete lečenja, uključujući uvođenje inovativnih antineoplastičkih lekova (u skladu sa evropskim vodičima za lečenje malignih bolesti), aparate za savremenu zračnu terapiju i opremu za minimalno invazivne hirurške procedure, bez ulaganja u programe ranog otkrivanja raka i podsticanje zdravog načina života dovelo bi do izvesnog smanjenja stope mortaliteta i povećanja produktivnosti, ali bi napredak bio ograničen u poređenju sa opcijom u kojoj se jačaju i aktivnosti na ranom otkrivanju raka i primarnoj prevenciji. Navedena opcija iziskivala bi izuzetno velika sredstva jer će se incidencija malignih bolesti, a pogotovo incidencija uznapredovale bolesti, povećati zbog starenja populacije, a lečenje bolesti u odmakloj fazi je najskuplje, duže traje i značajno je manje delotvorno.
Izbor optimalne opcije
U skladu sa navedenim, potrebno je izabrati opciju koja predstavlja kombinaciju opcije 2- Unapređenje prevencije i ranog otkrivanja malignih bolesti i opcije 3- Unapređenje lečenja malignih bolesti, jer je to najdelotvorniji način kontrole malignih bolesti, koji se temelji na međunarodnim vodičima i preporukama i podrazumeva unapređenje delotvornosti intervencija u oblasti prevencije uz istovremeno unapređenje lečenja. Preventivne aktivnosti podrazumevaju kako smanjenje prevalencije faktora rizika, tako i aktivnosti usmerene na rano otkrivanje bolesti. Zbog povećanog broja novootkrivenih slučajeva bolesti (što jeste željena posledica skrining programa), neophodno je istovremeno jačanje i unapređenje kapaciteta za genetska testiranja, patohistološku i radiološku dijagnostiku, koja su preduslov za primenu inovativnih antineoplastičkih lekova, kao i jačanje i unapređenje usluga u oblasti radioterapije i hirurške onkologije. Na taj način bi se obezbedio kontinuitet i pravovremena obezbeđenost uslugama prevencije, dijagnostike i lečenja.
IX ANALIZA EFEKATA SPROVOĐENJA PROGRAMA
Finansijska sredstava potrebna za realizaciju svake od mera i mogući izvor iz kojih se ta sredstva obezbeđuju navedeni su u Akcionom planu. Pomenuta sredstva ne mogu se obezbediti preraspodelom postojećih, te je sredstva za sprovođenje izabrane opcije potrebno planirati u budžetu za naredne tri godine. Početak sprovođenja programa borbe protiv raka iziskivaće značajna ulaganja u:
- nabavku skupe dijagnostičke i terapijske opreme,
- uvođenje inovativnih antineoplastičkih lekova (što je dato kao preporuka u svim evropskim vodičima za lečenje malignih bolesti),
- edukaciju i zapošljavanje kadrova,
- povećanje broja dijagnostičkih i usluga lečenja u oblasti onkologije.
Tek nakon nekoliko završenih ciklusa skrininga može se očekivati smanjenje troškova za najskuplje i najdugotrajnije vidove lečenja koji su povezani sa odmaklim stadijumima bolesti.
U prvim godinama sprovođenja Programa podjednako će se otkrivati bolest i u ranim i u odmaklim stadijumima, što će dovesti do povećanog odsustva sa posla zbog dugotrajnog lečenja. Tek nakon nekoliko završenih ciklusa skrininga mogu se očekivati povoljni ekonomski efekti u smislu manjeg odsustvovanja radne snage i kraćeg oporavka nakon lečenja. Dugoročno, Program će povoljno uticati na produktivnost i indirektno na industrijski rast i rast u sektoru usluga, kao i na ukupno društveno bogatstvo, jer će zdravlje nacije biti bolje.
Sprovođenje Programa, uključujući jačanje skrining programa, delovaće direktno i indirektno pozitivno na društvo u celini jer će dovesti do smanjenja opterećenja malignim bolestima u Republici Srbiji. Program će omogućiti ravnopravno pružanje zdravstvenih usluga osetljivim kategorijama stanovništva, kao što su osobe koje žive ispod granice siromaštva, lica sa invaliditetom, žene, stariji od 65 godina, pripadnici romske nacionalne manjine, neobrazovani, nezaposleni, interno raseljena lica, stanovništvo ruralnih sredina i dr. Dugoročno posmatrano, smanjiće se i potreba za brigom o teško obolelim članovima porodice, zahvaljujući otkrivanju bolesti u ranoj fazi, kao i unapređenju rehabilitacije i palijativnog zbrinjavanja.
Sprovođenje Programa neće uticati na životnu sredinu, ali će poboljšanje kvaliteta vode, vazduha i zemljišta, kao i kvaliteta hrane, unapređenje u oblasti urbane ekologije i upravljanja otpadom dovesti do smanjenog izlaganja karcinogenima (kao što su produkti loženja na čvrsta goriva u zatvorenom prostoru, aerozagađenje, arsen u pijaćoj vodi, aflatoksin u mleku, mlečnim proizvodima, mesu i mesnim prerađevinama) i posledičnog smanjenja incidencije malignih bolesti.
Sprovođenje Programa podrazumeva organizacione, upravljačke i institucionalne promene koje su detaljno razrađene u Akcionom planu. Postojeće zdravstvene ustanove nemaju odgovarajući kapacitet za sprovođenje Programa, uključujući i kvalitet i kvantitet raspoloživih ljudskih i tehničkih kapaciteta, zbog čega je neophodno preduzeti mere za poboljšanje kapaciteta, u rokovima navedenim u Akcionom planu.
Program je u saglasnosti sa propisima navedenim u Uvodu. Osim toga, Program je u potpunosti usaglašen sa smernicama Evropske komisije.
Analiza rizika
Neki od negativnih aspekata sprovođenja Programa skrininga su i bol i stres kod pacijenata izazvani skrining testom i dijagnozom, lažno pozitivni rezultati, lažno negativni rezultati, prekomerni broj dijagnostičkih usluga, prekomerno lečenje i neželjeni događaji tokom dijagnostike i lečenja, te neprihvatljivo dugo čekanje na procedure i početak lečenja zbog nedovoljnih tehničkih i ljudskih kapaciteta. Međutim, očekivana korist uvek je veća od neizbežnog rizika.
X MEHANIZAM ZA SPROVOĐENJE PROGRAMA I NAČIN IZVEŠTAVANJA O REZULTATIMA SPROVOĐENJA
Upravljanje malignim bolestima podrazumeva planiranje i rukovođenje svim potrebnim resursima u zdravstvu, kao i održivo finansiranje sveobuhvatnih onkoloških usluga, uključujući skrining, dijagnostiku, lečenje i rehabilitaciju, edukaciju i zdravstveno prosvećivanje stanovništva o malignim bolestima, ali i obezbeđivanje stabilnosti finansiranja usluga koje podržavaju onkološke pacijente i nakon lečenja i neposredne onkološke zaštite.
Koordinacija onkoloških usluga i resursa treba da se sprovodi na različitim nivoima. Onkološke usluge treba planirati na nacionalnom nivou radi optimizacije svih potrebnih resursa, dok specifičnu koordinaciju i organizaciju sprovode regionalni centri u saradnji sa nacionalnom institucijom.
Da bi se ispunili zahtevi lečenja raka, koordinacija treba da bude organizovana na sledeći način:
- određivanje nacionalnih onkoloških centara u nadležnosti je ministarstva nadležnog za poslove zdravlja tj. Republičke stručne komisije za onkologiju;
- mreža sekundarnih onkoloških centara u nadležnosti je ministarstva nadležnog za poslove zdravlja tj. Republičke stručne komisije za onkologiju;
- primarna prevencija, kao i usluge organizovanog skrininga, bez obzira na to da li su pridruženi sekundarnoj i tercijarnoj mreži ili su deo mreže primarne zaštite, u nadležnosti su Kancelarije za skrining raka IJZS;
- finansijska sredstva opredeljena za lečenje raka u nadležnosti su Republičkog fonda za zdravstveno osiguranje.
Tokom realizacije Programa neophodna je koordinacija svih ključnih aktera u zdravstvenom sistemu - pacijenata, zdravstvenih radnika, obveznika osiguranja i donosilaca odluka. U tom smislu, od suštinskog je značaja da Ministarstvo zdravlja preuzme vođstvo, a po potrebi prenese nadležnosti na IJZS, u delu praćenja sprovođenja Programa, tj. praćenja strukturnih i procesnih pokazatelja čime se dobija uvid u stepen ostvarivanja ciljeva Programa. Na osnovu redovnih izveštaja Instituta, Ministarstvo zdravlja može doneti odluke o uvođenju neophodnih promena u sprovođenju Programa.
Obezbeđivanje adekvatnog kadra, kao i neophodne opreme za sprovođenje Programa u nadležnosti je ministarstva nadležnog za poslove zdravlja.
Za koordinaciju sprovođenja skrining programa za definisane lokalizacije raka zadužena je Kancelarija za skrining raka IJZS, dok su za praćenje i evaluaciju obezbeđenih i pruženih onkoloških usluga zaduženi nadležni centri Instituta.
Ministarstvo zdravlja, Ministarstvo prosvete, nauke i tehnološkog razvoja i Republička stručna komisija za onkologiju zajedno učestvuju u izradi plana naučnih istraživanja u onkologiji, i treba da koordinišu aktivnosti učesnika u naučnim istraživanjima, donošenju planova rada etičkih odbora i osnivanju onkoloških naučno-istraživačkih (razvojno-istraživačkih) institucija u Republici Srbiji. U nadležnosti Republičke stručne komisije za onkologiju, Ministarstva zdravlja i RFZO je formiranje Komisije za primenu inovativnih lekova u onkologiji koja bi stručno i racionalno odlučivala o indikacijama za primenu lekova i pratila efikasnost te primene u svakodnevnom radu. Od Republičke stručne komisije za onkologiju očekuje se da Ministarstvu zdravlja predlaže unapređenje broja, obima i vrste visokospecijalizovanih onkološko-hirurških procedura.
Finansiranje sveobuhvatnih onkoloških usluga treba da obuhvati ceo dijapazon upravljanja malignim bolestima:
- promociju zdravlja, koja se finansira iz budžeta;
- skrining programe i druge programe sekundarne prevencije, koji se takođe finansiraju iz budžeta;
- ambulantnu i bolničku onkološku zaštitu, koja se finansira sredstvima RFZO;
- rehabilitaciju obolelih od raka, koja se finansira sredstvima RFZO;
- palijativno onkološko zbrinjavanje, koje se finansira sredstvima RFZO;
- nacionalne i regionalne registre za rak, koji se finansiraju iz budžeta;
- naučna istraživanja u onkologiji, koja se finansiraju iz budžeta.
Neophodno je obezbediti adekvatnu edukaciju stanovništva o malignim bolestima. Aktivnosti na efikasnoj promociji zdravlja, prilagođene različitim starosnim grupama, u nadležnosti su Instituta za javno zdravlje Srbije i mreže instituta i zavoda za javno zdravlje. U njihovoj nadležnosti su i kampanje za promociju zdravlja, zdravstveno obrazovanje u školama i druge aktivnosti namenjene različitim ciljanim grupama u društvu. Predložene promotivne aktivnosti odobrava Ministarstvo zdravlja, koje je najčešće i pokrovitelj.
Izveštavanje o rezultatima sprovođenja Programa
Nacionalne institucije pratiće status implementacije konkretnih mera i aktivnosti (sprovedena; u toku - u skladu s planom; u toku - ali kasni; nije započeta) za koje su nadležne - kako je navedeno u Akcionom planu, uključujući potrošnju sredstava, i podnosiće izveštaj o vrednostima pokazatelja ostvarenosti ciljeva i mera (prema zadatim ciljanim vrednostima). Na osnovu ovih podataka, IJZS pripremaće sažet godišnji izveštaj o monitoringu koji će sadržati informacije o napretku sprovođenja mera.
Finalni Izveštaj o implementaciji Programa unapređenja kontrole raka, koji će se podnositi u skladu sa Zakonom o planskom sistemu Republike Srbije, treba da sadrži:
- Sažet opis napretka/promena u izveštajnom periodu, uključujući i opštu ocenu stepena implementacije opšteg i posebnih ciljeva (grafički prikazi treba da ilustruju narativ)
- Prikaz utrošenih sredstava u odnosu na stepen ostvarenosti posebnih ciljeva i mera uz sažeto narativno objašnjenje
- Vrednosti pokazatelja na datim nivoima (opšti cilj - efekat, posebni ciljevi - krajnji ishodi, mere - izlazni rezultati), prema zadatim ciljanim vrednostima - grafički prikaz stanja i trenda, ukoliko je moguće
- Komentar o svim dostignutim ciljnim vrednostima uz objašnjenja kod odstupanja od plana (na osnovu statusa implementacije aktivnosti i eventualne promene konteksta)
- Preporuke za korektivne aktivnosti.
XI SPROVEDENE KONSULTACIJE SA ZAINTERESOVANIM STRANAMA
Program unapređenja kontrole raka sa pratećim Akcionim planom pripremali su članovi Radne grupe za izradu Programa koju je formiralo Ministarstvo zdravlja, kojom je predsedavao prof. Radan Džodić, predsednik Republičke stručne komisije za onkologiju. Za članove radne grupe imenovani su eminentni stručnjaci u oblasti onkologije, kao i predstavnici Ministarstva zdravlja i Instituta za javno zdravlje Srbije. Pored članova Radne grupe, konsultovani su i drugi stručnjaci za pojedine oblasti.
U izradi Programa aktivno je učestvovao konsultant Svetske zdravstvene organizacije doc. dr Tit Albreht, urednik Evropskog vodiča za kvalitetne nacionalne programe za kontrolu raka. Radna verzija Programa dostavljena je timu konsultanata Svetske banke u decembru 2018. na komentare. Uz konsultacije s onkolozima iz Instituta za onkologiju i radiologiju Srbije, Instituta za plućne bolesti Vojvodine, Instituta za onkologiju Vojvodine i Instituta za javno zdravlje Srbije, autori Programa usvojili su većinu sugestija koje su se odnosile pre svega na podatke o kancerogenim agensima iz životne sredine, analizu uzroka problema u vezi sa visokom prevalencijom faktora rizika i nedovoljno uporednih prikaza podataka i pokazatelja na međunarodnom nivou; sugestija da zbog visokog mortaliteta od cervikalnog karcinoma samo preporučena HPV imunizacija nije najdelotvornija mera nije prihvaćena. Delovi Programa koje se odnose na prevenciju izrađeni su u saradnji s predstavnicima IJZS. U vezi sa delovima Programa koji se odnosi na psihoonkologiju, tokom juna 2018. godine, posredstvom člana Radne grupe, održane su pisane konsultacije sa predstavnicom Međunarodnog društva psihoonkologa82. Pored toga, tokom oktobra 2018. održano je više sastanaka sa predstavnicom Odeljenja za psihologiju Filozofskog fakulteta Univerziteta u Beogradu, članom Republičke stručne komisije za podršku pacijentima. Kako bi Program obuhvatao i decu do 18 godina starosti, u drugoj polovini 2018. i početkom 2019. održane su konsultacije sa specijalistima pedijatrije koji se bave dečjom hemato-onkologijom, putem elektronske pošte, ali i pojedinačnih sastanaka, kao i njihovih zajedničkih sastanaka u okviru Republičke stručne komisije za oblast zdravstvene zaštite dece, potkomisija za dečju onkologiju.
Održano je više sastanaka s predstavnicima Republičkog sekretarijata za javne politike tokom kojih je prvobitna struktura Programa i pratećeg Akcionog plana promenjena kako bi se i forma i sadržaj Programa i Akcionog plana prilagodili zahtevima Uredbe o metodologiji upravljanja javnim politikama, analizi efekata javnih politika i propisa i sadržaju pojedinačnih dokumenata javnih politika83 koja je stupila na snagu u februaru 2019. Sve sugestije Republičkog sekretarijata prihvaćene su i inkorporirane u Program.
____________
82 International Psycho-Oncology Society
(IPOS)
83 "Službeni glasnik RS", broj
8/19
XII PROCENA FINANSIJSKIH SREDSTAVA POTREBNIH ZA SPROVOĐENJE PROGRAMA I ANALIZA FINANSIJSKIH EFEKATA
Finansijska sredstva za sprovođenje Programa obezbeđena su u okviru sistema zdravstvene zaštite i budžeta drugih državnih organa i institucija, donacija i drugih izvora u skladu sa zakonom.
Iz budžeta Ministarstva zdravlja i drugih resornih organa i institucija, u skladu sa njihovim obavezama i nadležnostima, obezbeđuju se sredstva za sprovođenje preventivnih i istraživačkih aktivnosti i drugih aktivnosti u skladu sa mogućnostima.
U budžetu za 2020. godinu sredstva su obezbeđena na Razdelu Ministarstva zdravlja u iznosu od 209.800.000 dinara u okviru programa:
- Program 1802 - Preventivna zdravstvena zaštita, u iznosu od 2.000.000 dinara, i to:
- programska aktivnost 0001 - Podrška radu instituta "Dr Milan Jovanović Batut", ekonomska klasifikacija 465 - Ostale dotacije i transferi, u iznosu od 1.000.000 dinara i
- programska aktivnost 0002 - Podrška radu instituta i zavoda za javno zdravlje, ekonomska klasifikacija 465 - Ostale dotacije i transferi, u iznosu od 1.000.000 dinara;
- Program 1807 - Razvoj infrastrukture zdravstvenih ustanova, u iznosu od 204.800.000 dinara, i to:
- programska aktivnost 0001 - Izgradnja i opremanje zdravstvenih ustanova, ekonomska klasifikacija 464 - Dotacije organizacijama obaveznog socijalnog osiguranja, u iznosu od 200.000.000 dinara i
- projekat 4009 - Razvoj zdravstva 2 - dodatno finansiranje, u iznosu od 4.800.000 dinara, ekonomska klasifikacija 422 - Troškovi putovanja, u iznosu od 480.000 dinara, ekonomska klasifikacija 423 - Usluge po ugovoru, u iznosu od 3.840.000 dinara, ekonomska klasifikacija 426 - Materijal, u iznosu od 480.000 dinara.
- Program 1809 - Prevencija i kontrola vodećih hroničnih nezaraznih oboljenja, programska aktivnost 0001 - Podrška radu Kancelarije za kontrolu duvana, 465 - Ostale dotacije i transferi, u iznosu od 3.000.000 dinara
U budžetu za 2021. godinu sredstva će se obezbediti u okviru limita koje utvrdi Ministarstvo finansija za Razdeo 27 Ministarstva zdravlja u iznosu od 1.624.480.000 dinara, u okviru programa:
- Program 1802 - Preventivna zdravstvena zaštita, u iznosu od 1.000.000 dinara, i to:
- programska aktivnost 0001 - Podrška radu instituta "Dr Milan Jovanović Batut", ekonomska klasifikacija 465 - Ostale dotacije i transferi, u iznosu od 500.000 dinara i
- programska aktivnost 0002 - Podrška radu instituta i zavoda za javno zdravlje, ekonomska klasifikacija 465 - Ostale dotacije i transferi, u iznosu od 500.000 dinara;
- Program 1807 - Razvoj infrastrukture zdravstvenih ustanova, u iznosu od 1.617.760.000 dinara, i to:
- programska aktivnost 0001 - Izgradnja i opremanje zdravstvenih ustanova, ekonomska klasifikacija 464 - Dotacije organizacijama obaveznog socijalnog osiguranja, u iznosu od 131.800.000 dinara i
- projekat 4009 - Razvoj zdravstva 2 - dodatno finansiranje, u iznosu od 1.492.680.000 dinara, ekonomska klasifikacija 422 - Troškovi putovanja, u iznosu od 960.000 dinara, ekonomska klasifikacija 423 - Usluge po ugovoru, u iznosu od 34.800.000 dinara, ekonomska klasifikacija 426 - Materijal, u iznosu od 960.000 dinara i ekonomska klasifikacija 512 - Mašine i oprema, u iznosu od 1.455.960.000 dinara.
- Program 1809 - Prevencija i kontrola vodećih hroničnih nezaraznih oboljenja, programska aktivnost 0001 - Podrška radu Kancelarije za kontrolu duvana, 465 - Ostale dotacije i transferi, u iznosu od 3.000.000 dinara
U budžetu za 2022. godinu sredstva će se obezbediti u okviru limita koje utvrdi Ministarstvo finansija za Razdeo 27 Ministarstva zdravlja u iznosu od 1.043.100.000 dinara u okviru programa:
- Program 1802 - Preventivna zdravstvena zaštita, u iznosu od 1.000.000 dinara, i to:
- programska aktivnost 0001 - Podrška radu instituta "Dr Milan Jovanović Batut", ekonomska klasifikacija 465 - Ostale dotacije i transferi, u iznosu od 500.000 dinara i
- programska aktivnost 0002 - Podrška radu instituta i zavoda za javno zdravlje, ekonomska klasifikacija 465 - Ostale dotacije i transferi, u iznosu od 500.000 dinara;
- Program 1807 - Razvoj infrastrukture zdravstvenih ustanova, programska aktivnost 0001 - Izgradnja i opremanje zdravstvenih ustanova, ekonomska klasifikacija 464 - Dotacije organizacijama obaveznog socijalnog osiguranja, u iznosu od 1.004.000.000 dinara
- Program 1809 - Prevencija i kontrola vodećih hroničnih nezaraznih oboljenja, programska aktivnost 0001 - Podrška radu Kancelarije za kontrolu duvana, 465 - Ostale dotacije i transferi, u iznosu od 3.000.000 dinara.
- Program 1807 - Razvoj infrastrukture zdravstvenih ustanova, projekat 4009 - Razvoj zdravstva 2 - dodatno finansiranje, u iznosu od 35.100.000 dinara, ekonomska klasifikacija 423 - Usluge po ugovoru, u iznosu od 35.100.000 dinara
U finansijskom planu Republičkog fonda za zdravstveno osiguranje obezbeđena su sredstva 2020. godinu u iznosu od 163.600.000 dinara.
U finansijskom planu Republičkog fonda za zdravstveno osiguranje za 2021. godinu sredstva će se obezbediti u okviru limita koje utvrdi Ministarstvo finansija, u iznosu od 1.039.600.000 dinara, a za 2022. godinu, u okviru limita u iznosu od 1.354.000.000 dinara.
Procenjena finansijska sredstva koja će biti obezbeđena iz dela sredstava koja budu opredeljena Javnom preduzeću "Pošte Srbije", za 2021. i 2022. godine iznose po 63.500 dinara za svaku godinu.
U Akcionom planu za sprovođenje Programa unapređenja kontrole raka detaljno su razrađene mere i aktivnosti potrebne za sprovođenje Programa, kao i pokazatelji ostvarenosti ciljeva i mera, uključujući vremenski okvir, potrebna sredstva i institucije odgovorne za sprovođenje i finansiranje.
Ovaj program objavljuje se na internet stranici Vlade, na portalu e-Uprave i na internet stranici Ministarstva zdravlja, u roku od sedam radnih dana od dana usvajanja.
Ovaj program objaviti u "Službenom glasniku Republike Srbije".
Akcioni plan za sprovođenje Programa unapređenja kontrole raka u Republici Srbiji za period 2020-2022. godina, koji je sastavni deo ovog pravilnika, objavljen u "Sl. glasniku RS", br. 105/2020, možete pogledati OVDE